Вредные факторы влияющие на здоровье человека. Здоровый образ жизни. Влияние вредных факторов на плод
В процессе жизнедеятельности человек подвергается воздействию различных опасностей, под которыми обычно понимают явления, процессы, объекты, способные в определенных условиях наносить ущерб здоровью человека непосредственно или косвенно, т.е. вызывать различные нежелательные последствия.
Человек подвергается воздействию опасностей и в своей трудовой деятельности. Эта деятельность осуществляется в пространстве, называемом производственной средой. В условиях производства на человека в основном действуют техногенные, т.е. связанные с техникой, опасности, которые принято называть опасными и вредными производственными факторами.
Опасным производственным фактором (ОПФ) называется такой производственный фактор, воздействие которого на работающего в определенных условиях приводит к травме или к другому внезапному резкому ухудшению здоровья. Травма – это повреждение тканей организма и нарушение его функций внешним воздействием. Травма является результатом несчастного случая на производстве, под которым понимают случай воздействия опасного производственного фактора на работающего при выполнении им трудовых обязанностей или заданий руководителя работ.
Вредным производственным фактором (ВПФ) называется такой производственный фактор, воздействие которого на работающего в определенных условиях приводит к заболеванию или снижению трудоспособности. Заболевания, возникающие под действием вредных производственных факторов, называются профессиональными.
К опасным производственным факторам следует отнести, например:
§ электрический ток определенной силы;
§ раскаленные тела;
§ возможность падения с высоты самого работающего либо различных деталей и предметов;
§ оборудование, работающее под давлением выше атмосферного, и т.д.
К вредным производственным факторам относятся:
§ неблагоприятные метеорологические условия;
§ запыленность и загазованность воздушной среды;
§ воздействие шума, инфра- и ультразвука, вибрации;
§ наличие электромагнитных полей, лазерного и ионизирующих излучений и др.
Все опасные и вредные производственные факторы в соответствии с ГОСТ 12.0.003-74 подразделяются на физические, химические, биологические и психофизиологические.
К физическим факторам относят электрический ток, кинетическую энергию движущихся машин и оборудования или их частей, повышенное давление паров или газов в сосудах, недопустимые уровни шума, вибрации, инфра- и ультразвука, недостаточную освещенность, электромагнитные поля, ионизирующие излучения и др.
Химические факторы представляют собой вредные для организма человека вещества в различных состояниях.
Биологические факторы – это воздействия различных микроорганизмов, а также растений и животных.
Психофизиологические факторы – это физические и эмоциональные перегрузки, умственное перенапряжение, монотонность труда.
Четкой границы между опасным и вредным производственными факторами часто не существует. Рассмотрим в качестве примера воздействие на работающего расплавленного металла. Если человек попадает под его непосредственное воздействие (термический ожог), это приводит к тяжелой травме и может закончиться смертью пострадавшего. В этом случае воздействие расплавленного металла на работающего является согласно определению опасным производственным фактором.
Если же человек, постоянно работая с расплавленным металлом, находится под действием лучистой теплоты, излучаемой этим источником, то под влиянием облучения в организме происходят биохимические сдвиги, наступает нарушение деятельности сердечно-сосудистой и нервной систем. Кроме того, длительное воздействие инфракрасных лучей вредно влияет на органы зрения – приводит к помутнению хрусталика. Таким образом, во втором случае воздействие лучистой теплоты от расплавленного металла на организм работающего является вредным производственным фактором.
Состояние условий труда, при котором исключено воздействие на работающих опасных и вредных производственных факторов, называется безопасностью труда. Безопасность жизнедеятельности в условиях производства имеет и другое название – охрана труда. В настоящее время последний термин считается устаревшим, хотя вся специальная отечественная литература, изданная приблизительно до 1990 г., использует именно его.
Охрана труда определялась как система законодательных актов, социально-экономических, организационных, технических, гигиенических и лечебно-профилактических мероприятий и средств, обеспечивающих безопасность, сохранение здоровья и работоспособности в процессе труда.
Будучи комплексной дисциплиной, "Охрана труда" включала следующие разделы: производственная санитария, техника безопасности, пожарная и взрывная безопасность, а также законодательство по охране труда. Кратко охарактеризуем каждый из этих разделов.
Производственная санитария – это система организационных мероприятий и технических средств, предотвращающих или уменьшающих воздействие на работающих вредных производственных факторов.
Техника безопасности – система организационных мероприятий и технических средств, предотвращающих воздействие на работающих опасных производственных факторов.
Пожарная и взрывная безопасность – это система организационных и технических средств, направленных на Профилактику и ликвидацию пожаров и взрывов, ограничение их последствий.
Законодательство по охране труда составляет часть трудового законодательства.
Одна из самых распространенных мер по предупреждению неблагоприятного воздействия на работающих опасных и вредных производственных факторов – использование средств коллективной и индивидуальной защиты. Первые из них предназначены для одновременной защиты двух и более работающих, вторые – для защиты одного работающего. Так, при загрязнении пылью воздушной среды в процессе производства в качестве коллективного средства защиты может быть рекомендована общеобменная приточно-вытяжная вентиляция, а в качестве индивидуального – респиратор.
Введем понятие основных нормативов безопасности труда. Как уже сказано выше, при безопасных условиях труда исключено воздействие на работающих опасных и вредных производственных факторов. Всегда ли в условиях реального производства можно так организовать технологический процесс, чтобы значения воздействующих на работающих опасных и вредных производственных факторов равнялись нулю (чтобы на работающих не действовали опасные и вредные производственные факторы)?
Эта задача в принципе эквивалентна задаче создания безопасной техники, т. е. достижения абсолютной безопасности труда. Однако абсолютная безопасность либо технически недостижима, либо экономически нецелесообразна, так как стоимость разработки безопасной техники обычно превышает эффект от ее применения. Поэтому при разработке современного оборудования стремятся создать максимально безопасные машины, оборудование, установки и приборы, т. е. свести риск при работе с ними к минимуму. Однако этот параметр не может быть сведен к нулю.
Существующие нормативы безопасности делятся на две большие группы: предельно допустимые концентрации (ПДК), характеризующие безопасное содержание вредных веществ химической и биологической природы в воздухе рабочей зоны, а также предельно допустимые уровни (ПДУ) воздействия различных опасных и вредных производственных факторов физической природы (шум, вибрация, ультра- и инфразвук, электромагнитные поля, ионизирующие излучения и т.д.).
По особому нормируются психофизиологические опасные и вредные производственные факторы. Они могут быть охарактеризованы параметрами трудовых (рабочих) нагрузок и (или) показателями воздействия этих нагрузок для человека.
В практических целях нормативы безопасности применяются следующим образом. Предположим, нужно определить, является ли безопасным для работающих воздух рабочей зоны, в котором содержатся пары бензина. По нормативным документам (ГОСТ 12.1.005-88 "Воздух рабочей зоны. Общие санитарно-гигиенические требования") находят, что величина предельно допустимой (безопасной) концентрации (ПДК) этого вещества составляет 100 мг/м3. Если действительная концентрация бензина в воздухе не превышает этого значения (например, составляет 90 мг/м3), то такой воздух является безопасным для работающих. В противном случае необходимо применить специальные меры для снижения повышенной концентрации паров бензина до безопасного значения (например, используя общеобменную приточно-вытяжную вентиляцию).
Таким же образом для характеристики безопасности при воздействии опасных и вредных производственных факторов физической природы используют понятие предельно допустимого уровня (ПДУ) этого фактора. Если нужно, например, определить безопасные допустимые уровни напряжения и тока, то по справочной литературе находят интересующие значения. Так, для переменного тока частотой 50 Гц (промышленная частота) при продолжительности воздействия на организм человека свыше 1 с эти значения составят: напряжение (V) – 36В, ток (I) – 6 мА (1 мА = 10-3A). Действие на организм человека электрического тока с параметрами, превышающими указанные значения, опасно.
Классификация вредных производственных факторов
Опасность – источник или ситуация, которая потенциально может нанести вред человеку, привести к ухудшению состояния здоровья, нанесению ущерба собственности, производственной среде, или сочетание всего перечисленного (Системы управления профессиональной безопасности и здоровья OHSAS 18001: 1999).
Идентификация риска – процесс нахождения, составления перечня и описания элементов риска. (ГОСТ Р 51897-2002).
Идентификация опасности – процесс определения опасности и ее характеристик (Системы управления профессиональной безопасности и здоровья OHSAS 18001: 1999).
Обязательные процедуры в области охраны труда, такие как аттестация рабочих мест по условиям труда и сертификация, ставили целью реализовать государственную социальную политику по предоставлению гарантий государства работникам на безопасные условия труда в соответствии с действующим законодательством. Иначе говоря, обязательные процедуры могут подтвердить соответствие объекта (организации работ по охране труда) минимально установленным в нормативных правовых актах требованиям.
Добровольная сертификация в международных сертифицирующих органах предполагает достижение цели более высокого уровня, имея базой реализацию минимальных требований. Организация вырабатывает собственную политику в области охраны труда. Исходя из целей, определенных в политике, организация разрабатывает систему управления охраной труда, промышленной и экологической безопасностью, основополагающим принципом которой является постоянное, последовательное улучшение условий труда, минимизация и исключение рисков, связанных с трудовой деятельностью.
Важнейшим этапом в реализации политики в области охраны труда является идентификация опасностей или рисков. Приступить к идентификации опасностей можно только при наличии налаженных процедур получения информации об опасностях, вовлечения в этот процесс максимального числа работников организации; нормативной базы, содержащей критерии (нормативы) опасностей (вредных факторов рабочей среды и опасных производственных факторов, и, так называемого, "человеческого фактора").
Продолжение идентификации – определение характеристик опасностей (абсолютных значений) по соответствующим методикам, сравнение с критериями (нормативами) и, по возможности, численное определение опасности (класс условий труда, по факторам рабочей среды, факторам трудового процесса, по опасным производственным факторам (травмобезопасность) и др.).
В организации должна существовать политика в области профессиональной безопасности и здоровья, санкционированная высшим руководством организации, в которой ясно сформулированы общие цели и обязательства по улучшению исполнения в области охраны труда и промышленной безопасности.
В статье 209 Трудового кодекса РФ дано следующее определение вредного производственного фактора.
Вредный производственный фактор – производственный фактор, воздействие которого на работника может привести к его заболеванию.
Руководство Р 2.2.2006-05 вводит понятие "вредный фактор рабочей среды" – фактор среды и трудового процесса, воздействие которого на работника может вызывать профессиональное заболевание или другое нарушение состояния здоровья, повреждение здоровья потомства.
Вредными факторами могут быть:
– физические факторы;
– химические факторы;
– биологические факторы;
– факторы трудового процесса – тяжесть и напряженность труда;
– опасные факторы рабочей среды.
К физическим вредным производственным факторам относятся:
– температура, влажность, скорость движения воздуха, тепловое излучение;
– неионизирующие электромагнитные поля (ЭМП) и излучения – электростатическое поле;
– постоянное магнитное поле (в т. ч. гипогеомагнитное);
– электрические и магнитные поля промышленной частоты (50 Гц);
– широкополосные ЭМП, создаваемые ПЭВМ;
– электромагнитные излучения радиочастотного диапазона;
– широкополосные электромагнитные импульсы;
– электромагнитные излучения оптического диапазона (в т. ч. лазерное и ультрафиолетовое);
– ионизирующие излучения; производственный шум, ультразвук, инфразвук;
– вибрация (локальная, общая);
– аэрозоли (пыли) преимущественно фиброгенного действия;
Освещение – естественное (отсутствие или недостаточность), искусственное (недостаточная освещенность, пульсация освещенности, избыточная яркость, высокая неравномерность распределения яркости, прямая и отраженная слепящая блеклость);
– электрически заряженные частицы воздуха – аэроионы.
К химическим вредным производственным факторам относятся химические вещества и их смеси, в т. ч. некоторые вещества биологической природы (антибиотики, витамины, гормоны, ферменты, белковые препараты), получаемые химическим синтезом и (или) для контроля которых используют методы химического анализа.
К биологическим вредным производственным факторам относятся микроорганизмы-продуценты, живые клетки и споры, содержащиеся в бактериальных препаратах, патогенные микроорганизмы – возбудители инфекционных заболеваний.
Тяжесть труда – характеристика трудового процесса, отражающая преимущественную нагрузку на опорно-двигательный аппарат и функциональные системы организма (сердечно-сосудистую, дыхательную и др.), обеспечивающие его деятельность. Тяжесть труда характеризуется физической динамической нагрузкой, массой поднимаемого и перемещаемого груза, общим числом стереотипных рабочих движений, величиной статической нагрузки, характером рабочей позы, глубиной и частотой наклона корпуса, перемещениями в пространстве.
Напряженность труда – характеристика трудового процесса, отражающая нагрузку преимущественно на центральную нервную систему, органы чувств, эмоциональную сферу работника. К факторам, характеризующим напряженность труда, относятся: интеллектуальные, сенсорные, эмоциональные нагрузки, степень монотонности нагрузок, режим работы.
Опасный фактор рабочей среды – фактор среды и трудового процесса, который может быть причиной острого заболевания или внезапного резкого ухудшения здоровья или смерти. В зависимости от количественной характеристики и продолжительности действия отдельные вредные факторы рабочей среды могут стать опасными.
Один и тот же опасный или вредный производственный фактор по природе своего действия может относиться одновременно к различным классам. Выбор методов и средств обеспечения безопасности должен осуществляться на основе выявления этих факторов, присущих тому или иному производственному оборудованию или технологическому процессу. Очень важно уметь идентифицировать опасность, т. е. выявить и признать, что опасность существует, и определить ее характеристики.
Рисунок 1. Классификация опасных и вредных производственных факторов
В соответствии с Руководством Р.2.2.755-99 "Гигиенические критерии оценки условий труда по показателям вредности и опасности факторов производственной среды, тяжести и напряженности трудового процесса" условия труда по степени вредности и опасности разделяются на четыре класса:
1- й класс – оптимальные условия труда;
2- й класс – допустимые условия труда, которые могут вызывать функциональные отклонения, но после регламентированного отдыха организм человека приходит в нормальное состояние (оптимальный и допустимый классы соответствуют нормальным условиям труда);
3- й класс – вредные условия труда, характеризующиеся наличием вредных производственных факторов, превышающих гигиенические нормы. Они оказывают неблагоприятное воздействие на работающего и могут негативно влиять на его потомство. Вредные условия труда по степени превышения гигиенических норм и выраженности изменений в организме работающих, в свою очередь, подразделяются на четыре степени вредности и опасности.
1- я степень 3-го класса – условия труда, характеризующиеся такими отклонениями вредных факторов от гигиенических нормативов, которые вызывают функциональные изменения, восстанавливающиеся, как правило, при более длительном (чем к началу следующей смены) прерывании контакта с вредными факторами, и увеличивают риск повреждения здоровья.
2- я степень 3-го класса – уровни вредных факторов, вызывающие стойкие функциональные изменения, приводящие в большинстве случаев к увеличению производственно-обусловленной заболеваемости (что проявляется в повышении уровня заболеваемости с временной утратой трудоспособности и, в первую очередь, теми болезнями, которые отражают состояние наиболее уязвимых органов и систем для данных вредных факторов), появлению начальных признаков или легких (без потери профессиональной трудоспособности) форм профессиональных заболеваний, возникающих после продолжительной экспозиции (часто после 15 и более лет);
3- я степень 3-го класса – условия труда, характеризующиеся такими уровнями вредных факторов, воздействие которых приводит к развитию, как правило, профессиональных заболеваний легкой и средней степеней тяжести (с потерей профессиональной трудоспособности) в период трудовой деятельности, росту хронической (производственно-обусловленной) патологии, включая повышенные уровни заболеваемости с временной утратой трудоспособности;
4-я степень 3-го класса – условия труда, при которых могут возникать тяжелые формы профессиональных заболеваний (с общей потерей трудоспособности), отмечается значительный рост числа хронических заболеваний и высокие уровни заболеваемости с временной утратой трудоспособности.
4-й класс – опасные (экстремальные) условия труда, при которых в течение рабочей смены, небольшого промежутка времени создается угроза для жизни, высокий риск возникновения тяжелых и острых профессиональных поражений. Работа в опасных (экстремальных) условиях труда не допускается за исключением ликвидации аварийных ситуаций, проведения ремонтных работ. При этом работа должна проводиться в соответствующих средствах индивидуальной защиты и при строгом соблюдении регламентированных для этих целей режимов.
Восприятие человеком состояния окружающей среды
Целесообразная и безопасная деятельность человека заключается в приеме и постоянном анализе информации о характеристиках внешней среды и внутренних системах организма. Этот процесс осуществляется с помощью анализаторов – подсистем центральной нервной системы (ЦНС), обеспечивающих прием и первичный анализ информационных сигналов (рис. 2). Информация, поступающая через анализаторы, называется сенсорной, а процесс ее приема и первичной обработки -сенсорным восприятием.

Рисунок 2. Функциональная схема анализатора
Центральной частью анализатора является некоторая зона в коре головного мозга. Периферическая часть (рецепторы) находится на поверхности тела для приема внешней информации либо размещена во внутренних системах и органах для восприятия информации об их состоянии (внешние рецепторы в обычной речи называют органами чувств). Проводящие нервные пути соединяют рецепторы с соответствующими зонами мозга.
В зависимости от специфики принимаемых сигналов различают следующие анализаторы:
1.внешние:
зрительный (рецептор – глаз);
слуховой (рецептор – ухо);
тактильный, болевой, температурный (рецепторы кожи);
обонятельный (рецептор в носовой полости);
вкусовой (рецепторы на поверхности языка и неба);
2.внутренние: анализатор давления;
кинестетический (рецепторы в мышцах и сухожилиях);
вестибулярный (рецептор в полости уха);
специальные, расположенные во внутренних органах и полостях тела.
Абсолютная чувствительность к интенсивности сигнала (абсолютный порог ощущения по интенсивности) характеризуется минимальным значением воздействующего раздражителя, при котором возникает ощущение. В зависимости от вида раздражителя абсолютный порог измеряется в единицах энергии, давления, температуры, количества или концентрации вещества и т.п. Минимальную адекватно ощущаемую интенсивность сигнала принято называть нижним порогом чувствительности.
Психофизическими опытами установлено, что величина ощущений изменяется медленнее, чем сила раздражителя. Интенсивность ощущений Е выражается логарифмической зависимостью (закон Вебера – Фехнера):
Е = K + lgJ + C
где. J – интенсивность раздражителя;
К и С – константы, определяемые данной сенсорной системой.
Предельно допустимая интенсивность сигнала обычно близка к болевому порогу. Максимальную адекватно ощущаемую величину сигнала принято называть верхним порогом чувствительности.
Диапазон чувствительности к интенсивности включает все переходные значения раздражителя от абсолютного порога чувствительности до болевого порога.
Дифференциальная (различительная) чувствительность к изменению интенсивности сигнала – это минимальное изменение интенсивности сигнала, ощущаемое человеком. Различают абсолютные дифференциальные пороги, и относительные.
Дифференциальная (различительная) чувствительность к изменению частоты сигнала – это минимальное изменение частоты сигнала, ощущаемое человеком. Измеряется аналогично дифференциальному порогу по интенсивности: либо в абсолютных единицах, либо в относительных – 100%.
Границы (диапазон) спектральной чувствительности (абсолютные пороги ощущений по частоте, длине волны) определяются для анализаторов, чувствительных к изменению частотных характеристик сигнала (зрительного, слухового, вибрационного), отдельно нижний и верхний пороги.
Пространственные характеристики чувствительности специфичны для каждого анализатора.
Для каждого анализатора характерна минимальная длительность сигнала, необходимая для возникновения ощущений. Время, проходящее от начала воздействия раздражителя до появления ответного действия на сигнал (сенсомоторная реакция), называют латентным периодом.
Длительность латентного периода, для различных анализаторов следующая:
тактильный (прикосновение)..........................................................0,09-0,22
слуховой (звук).....................................................................................0,12-0,18
зрительный (свет)................................................................................0,15-0,22
обонятельный (запах).........................................................................0,31-0,39
температурный (тепло-холод).........................................................0,28-1,60
вестибулярный аппарат (при вращении).................................................0,40
болевой (рана)........................................................................................0,13-0,89
Адаптация (привыкание) и сенсибилизация (повышение чувствительности) характеризуются временем и присущи каждому типу анализаторов.
Функционирование разных анализаторов существенно изменяется под влиянием неблагоприятных для человека условий. Низкие и высокие температуры, вибрации, перегрузки, невесомость, слишком интенсивные потоки информации, ведущие к дефициту времени, и ее недостаток, утомление, вызванное длительной работой или неблагоприятными условиями, состояние стресса – все эти факторы вызывают различные изменения характеристик анализаторов.
Чтобы обеспечить достаточную надежность деятельности человека при приеме и анализе сигналов в любых условиях, для практических расчетов рекомендуется использовать не абсолютные и дифференциальные пороги чувствительности анализаторов к различным характеристикам сигналов, а оперативные пороги, определяющие не минимальную, а некоторую оптимальную различимость сигналов. Обычно оперативный порог в 10-15 раз выше соответствующего абсолютного и дифференциального.
Воздействие негативных производственных факторов на организм человека и их нормирование
При оценке воздействия негативных факторов на человека следует учитывать степень влияния негативных факторов на здоровье и жизнь человека, уровень и характер изменений функционального состояния и возможностей организма, его потенциальных резервов, адаптивных способностей и возможностей их развития. При оценке допустимого воздействия вредных факторов на организм человека исходят из биологического закона Вебера – Фехнера. Он выражает связь между изменением интенсивности раздражителя и силой вызванного ощущения: реакция организма прямо пропорциональна усилению раздражителя. На базе закона Вебера – Фехнера построено нормирование вредных факторов. Чтобы исключить необратимые биологические эффекты, воздействие факторов ограничиваются предельно допустимыми уровнями или предельно допустимыми концентрациями.
Предельно допустимый уровень или предельно допустимая концентрация – это максимальное значение фактора, которое при воздействии на человека не вызывает у него и у его потомства биологических изменений. При этом учитываются скрытые и временно компенсируемые изменения, в том числе заболевания, изменение реактивности, адаптационно-компенсаторных возможностей и иммунологических реакций, нарушение физиологических циклов и психологические нарушения. Предельно допустимый уровень и предельно допустимую концентрацию устанавливают для производственной и окружающей среды. Производственная среда – это часть техносферы, обладающая повышенной концентрацией негативных факторов. Основными носителями травмирующих и вредных факторов в производственной среде являются машины и другие технические устройства, химически и биологически активные предметы труда, источники энергии, нерегламентированные действия работающих, нарушения режимов и организации деятельности, а также отклонения от допустимых параметров микроклимата рабочей зоны.
Травмирующие и вредные факторы подразделяют на физические, химические, биологические и психофизиологические. Физические факторы – это движущиеся машины и механизмы, повышенные уровни шума и вибраций, электромагнитных и ионизирующих излучений, недостаточная освещенность, повышенный уровень статического электричества, повышенное значение напряжения в электрической цепи и другие.
К химическим факторам относятся вещества и соединения, различные по агрегатному состоянию и обладающие токсическим, раздражающим, сенсибилизирующим, канцерогенным и мутагенным воздействием на организм человека и влияющие на его репродуктивную функцию. К биологическим факторам относятся патогенные микроорганизмы (то есть бактерии и вирусы) и продукты их жизнедеятельности, а также животные и растения. Кроме того, к биологическим факторам можно отнести психофизиологические, физические и нервно-психические перегрузки (то есть умственное перенапряжение, перенапряжение анализаторов, монотонность труда, эмоциональные перегрузки). Конкретные производственные условия характеризуются совокупностью негативных факторов, а также различаются по уровням вредных факторов и риску проявления травмирующих факторов. К особо опасным работам на промышленных предприятиях относят: монтаж и демонтаж тяжелого оборудования массой более пятисот килограмм; транспортирование баллонов со сжатыми газами, кислот, щелочных металлов и других опасных веществ; ремонтно-строительные и монтажные работы на высоте более полутора метров с применением приспособлений (лестниц, стремянок и так далее), а также работы на крыше; земляные работы в зоне расположения энергетических сетей; работы в колодцах, тоннелях, траншеях, дымоходах, плавильных и нагревательных печах, бункерах, шахтах и камерах; монтаж, демонтаж и ремонт грузоподъемных кранов и подкрановых путей; такелажные работы по перемещению тяжеловесных и крупногабаритных предметов при отсутствии подъемных кранов; гидравлические и пневматические испытания сосудов и изделий; чистка и ремонт газоходов, циклонов и другого оборудования котельных установок, а также ряд других работ. Источниками негативных воздействий на производстве являются не только технические устройства. На уровень травматизма оказывают влияние психофизическое состояние и действия работающих. Воздействие негативных факторов производственной среды приводит к травмированию и профессиональным заболеваниям работающих.
Вибрация и шум, воздействие на человека.
Под вибрацией понимается движение точки или механической системы, при которых происходит поочередное возрастание и убывание во времени значений, по крайней мере, одной координаты.
Колебания – многократное повторение одинаковых или почти одинаковых процессов, сопутствует многим природным явлениям, вызванным человеческой деятельностью. От простейших колебаний маятника до электромагнитных колебаний.
Механические колебания – это периодически повторяющиеся движения, вращательные или возвратно-поступательные. Это тепловые колебания, биения сердца, колебания земли от проезжающего поезда.
При частоте колебаний рабочих мест, близкой к собственным частотам внутренних органов, возможны механические повреждения или разрывы. Систематическое воздействие общих вибраций, характеризующихся высоким уровнем виброскорости, приводит к вибрационной болезни, которая характеризуется нарушением физиологических функций организма, связанными с поражением центральной нервной системы. Это нарушение вызывает головные боли, головокружения, нарушения сна.
Причинами вибрации могут быть неправильная установка и эксплуатация машин и оборудования, неравномерный износ определенных узлов.
Основные методы борьбы:
1) Изменение конструктивных элементов машин и различных конструкций;
2) Устранение режима резонанса посредственного рационального выбора массы или жесткости, колеблющейся системы.
Производственной пылью называют взвешенные в воздухе и медленно оседающие твердые частицы размером от нескольких десятков до долей микрон.
Многие виды производственной пыли представляют собой аэрозоль, то есть дисперсную систему, в которой дисперсной средой является воздух, а дисперсной фазой – твердые пылевые частицы. По размеру частиц различают видимую пыль, микроскопическую и ультрамикроскопическую.
Все виды производственной пыли подразделяются на органические, неорганические и смешанные.
Первый вид пыли делится на:
Естественную (древесная, хлопковая, шерстяная);
Искусственную (пыль пластмасс, резины, смол).
Второй вид включает:
Металлическую (железная, цинковая, алюминиевая);
Минеральную (кварцевая, цементная и асбестовая).
К смешанному виду пыли относят каменноугольную пыль, содержащую частицы угля, кварца, силикатов, а также пылеобразующиеся химических и других видов производства. Состав и форма пыли определяют возможность и характер ее действия на организм человека. Например, длинные и мелкие пылевые частицы легко осаждаются на слизистой оболочке верхних дыхательных путей и могут стать причиной хронических трахеитов и бронхитов.
Степень вредного действия пыли зависит также от ее растворимости в тканевых жидкостях организма. Большая растворимость токсической пыли усиливает и ускоряет ее вредное влияние.
Неблагоприятное воздействие пыли на организм может быть причиной возникновения заболеваний. Обычно различают специфические (аллергические болезни) и неспецифические (хронические заболевания органов дыхания, заболевания глаз и кожи) пылевые поражения. Среди специфических профессиональных пылевых заболеваний большое место занимают пневмокониоз – болезнь легких, в основе которого лежит развитие склеротических и связанных с ними других изменений, обусловленных отложением различного рода пыли и последующего ее взаимодействия с легочной тканью.
Среди различных пневмокониозов наибольшую опасность представляет силикоз, связанный с длительным вдыханием пыли, содержащей холодную двуокись кремния.
Силикоз – медленно протекающий хронический процесс, который, как правило, развивается только у лиц, проработавших несколько лет в условиях значительного загрязнения воздуха. В отдельных случаях возможно более быстрое возникновение и течение этого заболевания, когда за сравнительно короткий срок процесс достигает конечной стадии.
Производственная пыль может оказать вредное влияние и на верхние дыхательные пути. Установлено, что в результате многолетней работы в условиях значительного запыления воздуха происходит постепенное истончение слизистой оболочки носа и задней стенки глотки. Развитие этих явлений способствуют гигроскопичность пыли и высокая температура воздуха в помещениях. Действие пыли на глаза вызывает возникновение конъюнктивита.
Эффективная профилактика профессиональных пылевых болезней предполагает гигиеническое нормирование, технологические мероприятия, санитарно-гигиенические мероприятия, индивидуальные средства защиты и лечебно-профилактические мероприятия.
Гигиеническое нормирование – соблюдение установленных ГОСТом предельно допустимых концентраций. Основное требование при проведении предупредительного и текущего санитарного надзора.
Технологические мероприятия:
Устранение образования пыли на рабочих местах путем изменения технологии производства – основной путь профилактики пылевых заболеваний. Предотвращению запыленности в воздухе способствуют следующие мероприятия:
1) Замена сухих процессов мокрыми;
2) Герметизация оборудование;
3) Выделение агрегатов, запыляющих рабочую зону в изолированных помещениях с устройством дистанционного помещения.
Удаление пыли должно происходить непосредственно из мест пылеобразования. Перед выбросом в атмосферу запыленный воздух очищается.
Индивидуальные средства защиты. К ним относятся противопылевые респираторы, защитные очки, специальная противопылевая одежда. То или иное средство защиты органов дыхания выбирают в зависимости от вида вредных веществ и видов их концентрации.
Обязательным является проведение предварительных и периодических медицинских осмотров. Среди профилактических мероприятий, направленных на повышение сопротивляемости пылевым поражением легких наибольшую эффективность обеспечивают щелочные ингаляции, дыхательные гимнастики и диета.
Нерациональное применение химических веществ, синтетических материалов неблагоприятно влияет на здоровье работающих.
Вредное вещество (промышленный яд), попадая в организм человека во время его профессиональной деятельности, вызывает патологические изменения.
Основными источниками загрязнения воздуха производственных помещений вредными веществами могут являться сырье, компоненты и готовая продукция. Заболевания, возникающие при воздействии этих веществ, называют профессиональными отравлениями (интоксикациями).
Токсические вещества поступают в организм человека через дыхательные пути (ингаляционное проникновение), желудочно-кишечный тракт и кожу. Токсические вещества в организме распределяются неодинаково, причем некоторые из них способны к накоплению в определенных тканях. Здесь особо можно выделить электролиты, многие из которых весьма быстро исчезают из крови и сосредоточиваются в отдельных органах. Свинец накапливается в основном в костях, марганец – в печени, ртуть – в почках и толстой кишке. Естественно, что особенность распределения ядов может в какой-то мере отражаться и на их дальнейшей судьбе в организме.
Выделение токсических веществ из организма нередко происходит тем же путем, что и поступление. Нереагирующие пары и газы частично или полностью удаляются через легкие. Значительное количество ядов и продукты их превращения выделяются через почки. Определенную роль для выделения ядов из организма играют кожные покровы, причем этот процесс в основном совершают сальные и потовые железы.
Опасность вредных веществ для человека во многом определяется их химической структурой и физико-химическими свойствами. Немаловажное значение в отношении токсического воздействия имеет дисперсность проникающего в организм химического вещества, причем чем выше дисперсность, тем токсичнее вещество.
Условия среды могут либо усиливать, либо ослаблять его действие. Так, при высокой температуре воздуха опасность отравления повышается. По характеру развития и длительности течения различают две основные формы профессиональных отравлений – острые и хронические интоксикации.
Острая интоксикация наступает, как правило, внезапно после кратковременного воздействия относительно высоких концентраций яда и выражается более или менее бурными и специфическими клиническими симптомами.
Профилактические мероприятия. Мероприятия по профилактике профессиональных отравлений включают гигиеническую рационализацию технологического процесса, его механизацию и герметизацию.
Эффективным средством является замена ядовитых веществ безвредными или менее токсичными. Важное значение в оздоровлении условий труда имеет гигиеническое нормирование, ограничивающее содержание вредных веществ путем установления ПДК в воздухе рабочей зоны и на коже.
Большая роль в предупреждении профессиональных интоксикаций принадлежит механизации производственного процесса, дающей возможность проведения его в замкнутой аппаратуре и сводящей до минимума необходимость соприкосновения рабочего с токсическими веществами.
Аналогичные задачи решаются при герметизации производственного оборудования и помещений, выделяющих ядовитые газы, пары и пыль. Надежным средством борьбы с загрязнением воздуха служит создание некоторого вакуума, предотвращающего выделение токсических веществ через имеющиеся неплотности.
К санитарно-техническим мероприятиям относится вентиляция рабочих помещений. Операции с особо токсическими веществами должны проводиться в специальных вытяжных шкафах с мощным отсосом или в замкнутой аппаратуре.
В производствах, наиболее опасных в плане возникновения профессиональных отравлений, применяют индивидуальные средства защиты (спецодежда, респираторы, противогазы и др.). Кроме того, большое значение имеет соблюдение правил личной гигиены, для этого на предприятиях имеются душевые комнаты, гардеробные помещения для раздельного хранения спецодежды и личной одежды, прачечные для стирки спецодежды, устройства для обеспыливания спецодежды и др.
Иногда причиной тяжелых острых и даже смертельных отравлений является неосведомленность персонала об опасности производственного процесса и основных мерах профилактики, поэтому необходимо проводить санитарный инструктаж и обучение рабочих безопасным методам работы.
Число профессиональных отравлений является одним из важнейших показателей оценки санитарно-гигиенических условий труда и медико-санитарного обслуживания рабочих. Необходимо подчеркнуть большое значение периодических медицинских осмотров в системе профилактических мероприятий и их роль в выявлении ранних и, следовательно, легко излечимых стадий профессиональных отравлений.
Под вредным понимается вещество, которое при контакте с организмом человека вызывает производственные травмы, профессиональные заболевания или отклонение в состоянии здоровья.
По степени действия на организм человека вредные вещества подразделяются на четыре класса опасности:
Чрезвычайно опасные: ПДК < 0,1 мг/м 3 (ртуть, свинец, мышьяк, кадмий);
Высокоопасные: ПДК от 0,1 до 1,0 мг/м3 (бензол, йод, марганец);
Умеренно опасные: ПДК от 1,1 до 10,0 мг/м3 (ацетон, метиловый спирт);
Малоопасные: ПДК > 10,0 мг/м3 (аммиак, скипидар, этиловый спирт).
По характеру действия вредные вещества подразделяются на:
Общетоксичные – вызывающие отравление всего организма (СО – угарный газ, бензол, ртуть, свинец, цианиды, арсениды – соединения мышьяка);
Раздражающие (хлор, аммиак, серный газ, ацетон);
Сенсибилизирующие – аллергены (формальдегиды, растворители и лаки на основе нитросоединений);
Канцерогенные – вызывающие онкологические заболевания (никель, соединения хрома, асбест, амины и т.д.);
Мутагенные – влияющие на репродуктивную функцию (стирол, магний, ртуть).
Многие сильнодействующие вредные вещества вызывают в организме расстройства нормальной физиологической деятельности без заметных анатомических повреждений, воздействий на работу нервной и сердечно-сосудистой систем, на общий обмен веществ.
Вредные вещества попадают в организм через дыхательную систему, желудочно-кишечный тракт и кожный покров.
По характеру развития и длительности течения различают две основные формы профессиональных отравлений – острые и хронические интоксикации.
Острая интоксикация наступает, как правило, внезапно после кратковременного воздействия относительно высоких концентраций яда и выражается более или менее бурными и специфическими клиническими симптомами
Хронические интоксикации вызваны поступлением в организм незначительных количеств яда и связаны с развитием патологических явлений только при условии длительного воздействия.
Большинство промышленных ядов вызывают как острые, так и хронические отравления. Однако некоторые токсические вещества обычно обусловливают развитие преимущественно второй (хронической) фазы отравлений.
Помимо специфических отравлений токсическое действие вредных химических веществ может способствовать общему ослаблению организма, в частности снижению сопротивляемости к инфекционному началу. Чувствительность к ядам в определенной мере зависит от пола и возраста работающих.
Развитие отравления и степень воздействия яда зависят от особенностей физиологического состояния организма. Физическое напряжение, сопровождающее трудовую деятельность, неизбежно повышает минутный объем сердца и дыхания, вызывает определенные сдвиги в обмене веществ и увеличивает потребность в кислороде, что сдерживает развитие интоксикации.
Чувствительность к ядам в определенной мере зависит от пола и возраста работающих. Установлено, что некоторые физиологические состояния у женщин могут повышать чувствительность их организма к влиянию ряда ядов (бензол, свинец, ртуть). Бесспорна плохая сопротивляемость женской кожи к воздействию раздражающих веществ, а также большая проницаемость в кожу жирорастворимых токсических соединений.
Производственная травма – это внезапное повреждение организма человека и потеря им трудоспособности, вызванные несчастным случаем на производстве. Под несчастными случаями понимаются профессиональные заболевания, профессиональные отравления и, в исключительных случаях, общие заболевания. В свою очередь, повторение несчастных случаев, связанных с производством, считается производственным травматизмом.
Выделяют следующие виды несчастных случаев:
1) по количеству пострадавших: одиночные и групповые;
2) по тяжести: легкие, тяжелые и с летальным исходом;
3) в зависимости от обстоятельств: связанные с производством, не связанные с производством, но связанные с работой, и несчастные случаи в быту.
В случае производственного несчастного случая руководитель участка, обязан сделать следующее:
* организовать меры доврачебной помощи пострадавшему и госпитализировать его;
* принять необходимые меры по предупреждению повторения подобного несчастного случая;
* срочно сообщить о происшедшем руководителю предприятия и в профсоюзный комитет;
* составить акт о несчастном случае.
Если произошел групповой, смертельный или тяжелый случай, то руководитель предприятия обязан незамедлительно сообщить об этом техническому инспектору, обслуживающему данное предприятие профсоюза, вышестоящему хозяйственному органу, в прокуратуру по месту нахождения предприятия.
За несчастные случаи, связанные с производством, администрация предприятия несет ответственность, при этом пострадавшему выплачивается пособие по временной нетрудоспособности в размере среднего заработка за счет средств самого предприятия. В случае инвалидности, которая возникла в результате увечья, или иного повреждения здоровья, пострадавшему назначается пенсия, помимо этого ему обязаны возместить материальный ущерб из-за потери трудоспособности в размере разницы между утраченным среднемесячным заработком и пенсией по инвалидности.
Производственный травматизм сопровождается негативными производственными и социальными последствиями, что предопределяет необходимость проведения соответствующих мер по его предупреждению.
К эффективным мероприятиям относятся квалифицированное проведение: вводного, на рабочем месте, периодического (повторного), внепланового и текущего инструктажей работников по технике безопасности.
Вводный инструктаж должны проходить работники, впервые поступившие на предприятие, и учащиеся, направленные для производственной практики. Вводный инструктаж знакомит с правилами по технике безопасности, внутреннего распорядка предприятия, основными причинами несчастных случаев и порядком оказания первой медицинской помощи при несчастном случае.
Инструктаж на рабочем месте (первичный) должны пройти работники, вновь поступившие на предприятие или переведенные на другое место работы, и учащиеся, проходящие производственную практику. Этот инструктаж знакомит с правилами техники безопасности непосредственно на рабочем месте, а также с индивидуальными защитными средствами.
Периодический (повторный) инструктаж проводится с целью проверки знаний и умений работников применять навыки, полученные ими при вводном инструктаже и на рабочем месте. Независимо от квалификации и стажа работы этот вид инструктажа должны проходить работники торговли и общественного питания (не реже одного раза в 6 месяцев).
Внеплановый инструктаж проводится на рабочем месте при замене оборудования, изменении технологического процесса или после несчастных случаев из-за недостаточности предыдущего инструктажа.
Текущий инструктаж проводится после выявления нарушений правил и инструкций по технике безопасности или при выполнении работ по допуску-наряду.
На каждом предприятии должна быть книга для записи инструктажа по технике безопасности. Специальное обучение по технике безопасности организуется для лиц, которые по условиям работы подвергаются повышенной опасности (кочегары, электромонтеры, машинисты, сварщики и др.). обучение обязательно также для бригадиров, организующих выполнение такелажных, монтажных, ремонтных и погрузочно-разгрузочных работ. Знания слушателей проверяет комиссия и записывает в протокол, на основе которого выдержавшим экзамен выдают удостоверение. Переаттестация проводится в установленные для каждой специальности сроки.
Для предупреждения несчастных случаев и профессиональных заболеваний на предприятиях оборудуются кабинеты или уголки по технике безопасности, где размещаются плакаты, схемы, инструктивные материалы по технике безопасности, индивидуальные средства защиты, приборы для измерения шума, света, вибрации и т.п. Систематическое проведение лекций, бесед, инструктажей с использованием наглядных пособий, кинофильмов и телевизионных передач, является действенным способом пропаганды техники безопасности на производстве.
Инфракрасное излучение – является частью электромагнитного излучения. Источником является колебание атомов вокруг своего состояния равновесия у живых и не живых элементов.
Все виды волн короткого спектра после видимого света, жестко влияют на все живые организмы и потому опасны, и вредны. Чем короче длинна волны, тем жестче излучение. Эти волны, попадая на живую ткань, выбивают на своём уровне, электроны в молекулах, а позже и разрушают и сам атом. В результате образуются свободные радикалы, которые приводят к онкологическим заболеваниям и радиационной болезни.
Инфракрасное излучение (ИК-излучение) – часть электромагнитного спектра с длиной волны от 780 нм до 1000 мкм, энергия которого при поглощении в веществе вызывает тепловой эффект.
Инфракрасные лучи оказывают на организм человека в основном тепловое воздействие, под влиянием которого в организме происходят тепловые сдвиги, уменьшается кислородное насыщение крови, понижается венозное давление, замедляется кровоток и, как следствие, наступает нарушение деятельности сердечно-сосудистой и нервной систем. Облучение малыми дозами лучистой теплоты полезно, но значительная его интенсивность и высокая температура воздуха могут оказать неблагоприятное действие на человека.
Наиболее поражаемые ИК-излучениями органы человека: кожный покров, органы зрения; при остром повреждении кожи возможны ожоги, резкое расширение капилляров, усиление пигментации кожи. При хронических облучениях изменение пигментации может быть стойким, наблюдается эритемоподобный (красный) цвет лица. К острым нарушениям органов зрения относятся ожог, конъюнктивы, помутнение и ожог роговицы, ожог ткани передней камеры глаза. При остром интенсивном ИК-излучении и длительном облучении возможно образование катаракты. ИК-излучения воздействуют и на обменные процессы в миокарде, водно-электролитный баланс в организме, на состояние верхних дыхательных путей, не исключается и мутагенный эффект ИК-облучения.
Видимые излучения при достаточных уровнях энергии могут представлять опасность для кожных покровов и органов зрения. Пульсации яркого света вызывают сужение полей зрения, оказывают влияние на состояние зрительных функций, нервной системы, общую работоспособность.
Широкополосные световые излучения характеризуются световым импульсом, действие которого на организм приводит к ожогам открытых участков тела, временному ослеплению или ожогам сетчатки глаза. Сетчатка может быть повреждена при длительном воздействии света умеренной интенсивности, недостаточной для развития термического ожога.
Оптическое излучение видимого ИК-диапазона при избыточной плотности может приводить к истощению механизмов регуляции обменных процессов, особенно к изменениям в сердечной мышце с развитием дистрофии миокарда и атеросклероза.
Охрана окружающей среды и рациональное использование природных ресурсов представляют собой сложную и многоплановую проблему. Решение ее сопряжено с регулированием взаимоотношений человека и природы, подчинением их определенной системе законоположений, инструкций и правил. В нашей стране такая система установлена в законодательном порядке. Правовая охрана природы представляет собой совокупность установленных государством правовых норм и возникающих в результате их реализации правоотношений, направленных на выполнение мероприятий по сохранению естественной среды, рациональному использованию природных ресурсов, оздоровлению окружающей человека жизненной среды в интересах настоящего и будущих поколений.
Это система государственных мероприятий, закрепленных в праве и направленных на сохранение, восстановление и улучшение благоприятных условий, необходимых для жизни людей и развития материального производства.
В систему правовой охраны природы России входят четыре группы юридических мероприятий:
1) правовое регулирование отношений по использованию, сохранению и возобновлению природных ресурсов;
2) организация воспитания и обучения кадров, финансирование и материально-техническое обеспечение природоохранных действий;
3) государственный и общественный контроль за выполнением требований охраны природы;
4) юридическая ответственность правонарушителей. В соответствии с экологическим законодательством объектом правовой охраны выступает природная, существующая вне человека и независимо от сознания реальность, служащая местом обитания, и средством его существования.
Правовая охрана вод:
Вода, водные объекты, являются важнейшими компонентами окружающей среды, необходимым условием жизнедеятельности человека. Поэтому российское законодательство уделяет значительное внимание правовому регулированию использования и охраны вод, водных ресурсов (подземных и поверхностных вод, водосборов, источников питьевого водоснабжения). В многочисленных законодательных и подзаконных актах регламентируются вопросы водопользования и охраны вод от загрязнения, истощения, неправомерного использования и т.д. путем создания разрешительной системы (лицензирования), введения ряда ограничений и запретов, мер юридической ответственности, установления платежей и т.д.
Правовая охрана атмосферного воздуха осуществляется в глобальном, региональном и национальном масштабах для борьбы с его загрязнением, изменениями климата, трансграничными переносами вредных веществ и другими негативными явлениями и процессами, которые сказываются не только на состоянии окружающей среды, но и непосредственно на здоровье людей, качестве жизни.
В Российской Федерации используется ряд современных правовых инструментов, например установление нормативов качества атмосферного воздуха и нормативов выбросов и вредных физических воздействий. Кроме того, законодатель устанавливает достаточно жесткую систему ограничений и запретов. Например, запрещаются: производство и эксплуатация транспортных и иных передвижных средств, содержание вредных веществ в выбросах которых превышает установленные технические нормативы выбросов.
Правовое регулирование использования и охраны недр:
Российское законодательство детально регулирует правовую охрану недр, в том числе вопросы права собственности на недра и права недропользования, т.е. разную по содержанию деятельность, связанную с использованием недр и содержащихся в них минеральных ресурсов.
Правовая охрана лесов:
Правовые институты и другие средства регулирования охраны и использования лесов относятся к числу наиболее разработанных. Ими регулируются право собственности и лесопользования, меры по охране лесов от пожаров, болезней и вредителей, по восстановлению лесов и т.п. Лесной фонд и леса, расположенные на землях Министерства обороны РФ, являются федеральной собственностью.
Право лесопользования осуществляется по разрешительной системе, т.е. в соответствии с выдаваемыми в специальном порядке лицензиями, лесорубочными билетами, лесными билетами, ордерами, а также на основании договоров аренды, концессии, безвозмездного пользования. Разрешение требуется на заготовку древесины, живицы, второстепенных лесных ресурсов, на побочные лесные пользования, па пользование лесным фондом для нужд охотничьего хозяйства, в научно-исследовательских, культурно-оздоровительных, туристических и спортивных целях. При этом не требуется специального разрешения на бесплатное пребывание граждан в лесах для отдыха (публичный лесной сервитут) и на сбор ими для личного пользования грибов, ягод, орехов и пр., лекарственного и технического сырья.
Биологическая очистка сточных вод
Метод биологической очистки основан на способности микроорганизмов использовать разнообразные вещества, содержащиеся в сточных водах в качестве питания в процессе жизнедеятельности. Биологическим путем могут перерабатываться многие сложные и разнообразные вещества.
Аэротенки – специальные сооружения для биологической очистки сточных вод в искусственно созданных условиях. Аэротенки представляют собой резервуар, в котором медленно протекает смесь активного ила и смесь очищаемой сточной воды. Работа аэротенков основана на использовании процессов биохимического окисления органики сточных вод. Основную роль играют аэробные микроорганизмы, колонии которых образуют активный ил. Активный ил представляет собой биоценоз микроорганизмов-минерализаторов, способных сорбировать на своей поверхности и окислять при помощи кислорода органические вещества сточной жидкости. Хороший активный ил имеет компактные хлопья средней крупности. Показателями ухудшения активного ила являются нитчатые формы бактерий. Качество и количество активного ила оказывает большое влияние на полноту и скорость процесса очистки сточных вод. Показателями качества активного ила является его способность к оседанию. Активность ила зависит от его возраста, то есть от средней продолжительности пребывания ила в системе. Продолжительность аэрации сточных вод не превышает 12 часов.
Для поддержания в аэротенках необходимого кислородного режима и перемешивания активного ила со сточной жидкостью производится подача сжатого воздуха. После аэротенков смесь сточной воды с активным илом поступает во вторичные отстойники для извлечения из сточной воды активного ила. Ил оседающий во вторичных отстойниках частично возвращается в аэротенки, а избыток уплотняется в илоуплотнителях и направляется в метантенки для сбраживания.
При нарушении условий оптимальной работы аэротенка в нем развиваются нитчатые бактерии. Эти растительные формы вызывают так называемое вспухание активного ила. Такой ил плохо оседает во вторичном отстойнике и в значительном количестве выносится с очищенной водой.
Причинами вспухания ила является перезагрузка аэротенков загрязнениями, низкая pH жидкости, недостаточное снабжение воздухом. В этом случае необходимо уменьшить нагрузку загрязнений на аэротенках или увеличить количество подаваемого воздуха. Подача в аэротенок должна производиться непрерывно, в противном случае произойдет нарушение окислительного процесса и активный ил выпадет на дно аэротенка, что приведет к загниванию ила.
Вторичные отстойники предназначены для отделения активного ила от иловой смеси. На данных очистных сооружениях применяются радиальные вторичные отстойники, в которых сточная жидкость движется от центра отстойника к его периферии.
Дезинфекция сточных вод производится для уничтожения содержащихся в них патогенных микробов и для устранения опасности заражения водоема этими микробами, при спуске в него очищенных сточных вод. Дезинфекция сточных вод может производиться различными способами, но наибольшую распространенность получило хлорирование, то есть введение в сточные воды определенного количество жидкого хлора, хлорной извести или гипохлорида натрия.
Сущность обеззараживающего действия хлора заключается в окислении ферментов, входящих в состав протоплазмы клеток бактерий, в результате чего последние погибают. Дезинфекция больших масс воды осуществляется жидким хлором. При малых количествах сточных вод применяется хлорная известь.
Мероприятия, предупреждающие влияние вредных производственных факторов на человека
Мероприятия по профилактике профессиональных заболеваний являются индивидуальными в отношении каждой отдельной вредности и каждого отельного производственного процесса. Общими являются только некоторые важнейшие принципы, на которых базируются профилактические мероприятия в отношении отдельных вредностей и отдельных производств.
К общим принципам профилактики относятся:
1. Гигиеническое нормирование профессиональных вредностей (например: установление предельно допустимых концентраций токсических и нетоксических веществ в воздухе рабочих помещений, допустимых уровней ионизирующих излучений, уровней шума и вибрации и т.д.). Эти регламентирующие показатели являются основой профилактической работы и оценки эффективности проведения оздоровительных мероприятий. Систематический контроль за состоянием производственной среды осуществляется лабораториями СЭС, заводскими лабораториями.
2. Изменение технологии производства (использование вместо порошкообразных продуктов брикетов, гранул, паст; замена сухих процессов влажными и т.д.).
3. Механизация и автоматизация производственных процессов.
4. Герметизация аппаратуры, в которой происходит обработка токсических или пылящих материалов.
5. Эффективная местная и общеобменная вентиляция.
6. Использование индивидуальных средств защиты.
7. Биологические методы профилактики: общеоздоровительные и специальные. К первой группе относятся: рациональная организация труда и отдыха, массовые занятия физкультурой и спортом, рациональное питание и пр. Вторая группа мероприятий проводится в зависимости от этиологического и патогенетического принципа, на основании знания неблагоприятного действия на организм различных факторов производственной среды – пылевых, химических и физических. Например, известно положительное значение дыхательной гимнастики, ингаляций аэрозолями, а также рационального питания с включением соответствующих витаминов в профилактике пневмосклерозов, бронхитов пылевой и токсико-химической этиологии, значение массажа, камерных ванн и целенаправленных гимнастических упражнений для профилактики вибрационной болезни и т.д.
8. Предварительные и периодические медицинские осмотры лиц, работающих в условиях профессиональных вредностей, способных вызвать профессиональные заболевание.
9. Санитарно-просветительная работа. Перечисленные направления профилактической работы осуществляются различными службами промышленного предприятия, в том числе и медицинской службой, и контролируются вышестоящими организациями – санитарно- эпидемиологической службой, профсоюзными органами, соответствующими комиссиями органов власти на местах и федерального уровня и др.
К числу основных задач работы врача на производстве относятся: участие в мероприятиях, направленных на оздоровление труда рабочих и служащих, предупреждение и снижение общей и профессиональной заболеваемости.
Работа медико-санитарных частей или поликлиники строится по цеховому принципу. Это значит, что к каждому цеху прикрепляется врач- терапевт (цеховой врач), ответственный за лечебно-профилактическую работу в цехе. В обязанности цеховых врачей входит:
1. Оказание квалифицированной лечебной помощи работающим (в необходимых случаях с привлечением других специалистов или использованием стационара).
2. Организация и проведение предварительных при поступлении на работу, а также периодических медицинских осмотров (совместно с СЭС и администрацией предприятия).
3. Анализ причин общей и профессиональной заболеваемости и участие (совместно с СЭС и администрацией предприятия) в разработке мероприятий по их профилактике и снижению.
4. Санитарно-просветительная работа. Для проведения профилактической работы цеховому врачу-терапевту выделяется из общего бюджета рабочего времени 9 ч в неделю; другим врачам-специалистам: хирургам, гинекологам, окулистам, дерматологам – примерно 4 ч в неделю; фтизиатрам – 6 ч в неделю и т.д.
Работа врачей на производстве может быть эффективной только при знании условий труда рабочих и служащих и профессиональной патологии. На основании изучения технологических и санитарно-гигиенических особенностей производства цеховой врач (совместно с санитарным врачом по гигиене труда) разрабатывает конкретные мероприятия по снижению заболеваемости и участвует в контроле за выполнением всех оздоровительных мероприятий на производстве.
Врачи-специалисты также осуществляют профилактику заболеваемости. Так, дерматологи знакомятся с санитарными условиями на рабочих местах с целью борьбы с микротравмами, приводящими к развитию гнойничковых заболеваний кожи, следят за санитарным состоянием одежды; офтальмологи изучают глазной травматизм и его причины и т.д.
Профилактическим медицинским осмотрам подлежат лица, которые могут подвергаться воздействию опасных, вредных веществ и неблагоприятных факторов производства в соответствии с Приказом МЗ № 555 от 29 сентября 1989 г. "О совершенствовании системы медицинских осмотров трудящихся и водителей индивидуальных транспортных средств". Приказ №555 утверждает:
1) перечень опасных и вредных веществ и неблагоприятных производственных факторов, характер проводимых работ, при которых обязательны осмотры с целью предупреждения профессиональных заболеваний;
2) периодичность осмотров;
3) участие врачей-специалистов;
4) необходимые лабораторные и функциональные исследования;
5) медицинские противопоказания к допуску на работу трудящихся;
6) список профессиональных заболеваний;
7) положение о диспансеризации больных профзаболеваниями.
Медицинские осмотры разделяются на предварительные и периодические.
Предварительные медицинские осмотры проводятся при поступлении на работу.
Они позволяют выявить людей, которые по состоянию здоровья не могут быть допущены на работу в условиях данного производства. В предварительных медицинских осмотрах участвуют все врачи-специалисты (терапевт, невропатолог, офтальмолог, дерматовенеролог, отоларинголог, хирург).
Периодические медицинские осмотры позволяют на ранних стадиях выявить профессиональное заболевание или отклонение в состоянии здоровья, повышающие опасность воздействия профессиональных вредностей. Основным лицом, проводящим периодические медицинские осмотры, является врач- терапевт. Участие врачей-специалистов (фтизиатра, невропатолога и др.) определяется врачом-терапевтом.
При проведении предварительных и периодических медицинских осмотров все женщины обязательно обследуются врачом акушером-гинекологом с проведением цитологического и бактериоскопического исследования.
Лица, подвергающиеся воздействию веществ, являющихся аллергенами, в обязательном порядке осматриваются терапевтом, отоларингологом, дерматовенерологом с проведением клинического анализа крови.
Все данные медицинского обследования заносятся в медицинскую карту амбулаторного больного (форма 025/У-87).
В случае установления при проведении медицинских осмотров признаков профзаболевания трудящиеся направляются в центры профпатологии для специального обследования с целью уточнения диагноза и установления связи заболевания с профессиональной деятельностью.
Одним из документов, на основании которого решается вопрос о связи заболевания с профессиональным трудом, является санитарно-гигиеническая характеристика условий труда работающего (осуществляется в соответствии с приказом МЗ № 555). Санитарно-гигиеническая характеристика составляется и выдается только санитарно-эпидемиологической станцией. Право на запрос санитарно-гигиенической характеристики имеет главный врач медико-санитарной части предприятия, на котором работает заболевший.
Все лица с выявленными профзаболеваниями должны находиться на диспансерном наблюдении в течение всей жизни у соответствующих специалистов в зависимости от установленного патологического процесса (Приложение № 9 к Приказу МЗ от 30.05.86 г. №770).
В профилактической работе цехового врача большое значение имеет санитарно-просветительная работа. В ней в обязательном порядке участвуют все врачи и средние медицинские работники. Содержанием санитарно-просветительной работы на предприятии являются:
а) пропаганда медицинских знаний по вопросам прежде всего тех заболеваний, которые распространены на данном предприятии;
б) пропаганда знаний по борьбе с профессиональными болезнями;
в) пропаганда знаний в области личной и общественной гигиены.
При осуществлении санитарного надзора за действующими и реконструируемыми предприятиями, где установлен риск возникновения нарушений репродуктивного здоровья у работающих вследствие воздействия вредных производственных факторов, должны предъявляться следующие требования:
Ограничения на увеличение объемов производства или использование отдельных видов опасных технологий, а также сырья и материалов, содержащих повышенные количества репродуктивных токсикантов;
Обеспечение работающих женщин комплектами спецодежды и индивидуальных защитных средств; комнатами личной гигиены (кабинами);
Ужесточение санитарного режима в производственных и бытовых помещениях;
Устройство специальных участков для организации труда и отдыха беременных женщин в соответствии с "Основными гигиеническими, медицинскими, эргономическими принципами трудоустройства беременных работниц промышленных предприятий в условиях специальных цехов" (Минздрав РСФСР, от 20.10.1991) и "Гигиеническими рекомендациями к рациональному трудоустройству беременных женщин" (Минздрав РФ, от 23.12.1993).
Мероприятия по сокращению и прекращению производства и применения опасных для репродуктивного здоровья вредных веществ и других вредных факторов следует предусматривать на стадии проектирования строительства и реконструкции объектов производственного назначения, а также при их перепрофилировании.
Эти мероприятия должны быть комплексными и учитывать фактический уровень риска репродуктивных нарушений, установленных для конкретных видов вредного воздействия.
Работодатели обязаны информировать всех лиц, поступающих на работу в опасные для репродуктивного здоровья производства и профессии, о существующем риске, мерах коллективной и индивидуальной защиты и личной профилактики репродуктивных нарушений, а также обеспечивать работающих всеми необходимыми условиями для выполнения этих мер.
В комплексе санитарно-оздоровительных мероприятий, направленных на снижение риска репродуктивных нарушений среди работающих, следует предусматривать:
Замену технологических процессов и оборудования на преимущественное использование безвредных и малоотходных технологий и производственных процессов, не связанных с риском возникновения репродуктивных нарушений у работающих;
Применение мер, обеспечивающих надежную герметизацию и изоляцию оборудования и коммуникаций, где осуществляется промышленное использование и транспортировка вредных веществ, а также источников вредного воздействия физических факторов;
Создание дополнительного резерва производительности газопылеулавливающего и очистного оборудования и дублирующих систем при применении высокоопасных для репродуктивного здоровья работающих вредных веществ;
Увеличение объема лабораторного контроля за параметрами регламентируемых гигиеническими нормами вредных производственных факторов, создающих повышенный риск репродуктивных нарушений среди работающих (не реже чем ежеквартально).
Эффективность методов определяется возможностью их применения в социально ориентированных федеральных и региональных программах по сохранению репродуктивного здоровья населения, программах по охране труда женщин и оздоровления окружающей и производственной среды.
Практическое применение этих методов в системе мер по улучшению условий труда на некоторых предприятиях цветной металлургии и горно-химической промышленности Северо-Западного региона позволило сократить число рабочих мест с высоким риском репродуктивных нарушений на 25%, более чем в 2 раза снизить частоту неблагоприятных исходов беременностей у женщин, занятых в гидрометаллургическом и горно-химическом производствах, улучшить условия труда работающих женщин.
Литература
1. Безопасность жизнедеятельности [Текст]: учебник / под ред. проф. Э.А. Арустамова. – 10-е изд., перераб. и доп. – М.: Изд. дом "Дашков и Ко", 2006. – 476 с.;
2. Безопасность жизнедеятельности [Текст]: учебник / О.Н. Русак, К.Р. Малаян, Спб.: Лань, 2005. – 447 с.;
3. Безопасность жизнедеятельности [Текст]: учебник / И.Н. Кузнецов. – М: Амалфея, 2002. – 464 с.;
4. Трудовой кодекс РФ (Федеральный закон от 30.12.01 № 197ФЗ. С изменениями на 06.04.2015 г.);
5. Безопасность жизнедеятельности [Текст]: учебник / Под ред. Э.А. Арустамова – М.: Дашков и К, 2003. – 496 с.;
6. Безопасность жизнедеятельности [Текст]: Учебное пособие. Ч. 1 / Б.С. Иванов, Е.А. Резчиков, С.П. Крылов; Под общ. ред. Е.А. Резчикова. – М.: МГИУ, 2001.- 224 с.;
7. Безопасность жизнедеятельности [Текст]: Учебное пособие. Ч. 2 / Е.А. Резчиков, В.Б. Носов, Э.П. Пышкина, Е.Г. Щербак, Н.С. Чверткин / Под ред. проф. Е.А. Резчикова и докт. тех. наук В.Б. Носова. 2-е изд., испр. и доп. – М.: МГИУ, 1999. – 248 с.;
8. Безопасность жизнедеятельности [Текст]: Учебное пособие. / Гриценко В.С. – Московский государственный университет экономики, статистики и информатики. – М.: 2004. – 244 с.;
9. Безопасность жизнедеятельности и защита окружающей среды (техносферная безопасность) [Текст]: учебник / С.В. Белов. -2-е изд., исп. и доп. – М.: Издательство Юрайт, 2011. – 680 с.;
10. Безопасность жизнедеятельности [Текст]: учебник / В. В. Денисов, И. А. Денисова. – М.: Март, 2003. – 607 с.
11. Андреев, С.В. Охрана труда от "А" до "Я": Практическое пособие. М., 2003.
12. Арустамов Э.А. Безопасность жизнедеятельности. Учебник. 10-е изд., перераб. и доп. М.: Издательско-торговая корпорация "Дашков и К". 2006. 476 с., с.14-119.
13. Акимов В.А. Безопасность жизнедеятельности. Безопасность в чрезвычайных ситуациях природного и техногенного характера: Учебное пособие / В.А.Акимов, Ю.Л. Воробьев, М.И. Фалеев и др. изд-е 2-е, переработ. М.: Высшая школа, 2007. 592 с.
14. Бурак И.И., Филонов В.П., Соколов С.М. Гигиена. Учеб. пособие. Мн.: Выш.шк., 2004. 256 с., с.173-220.
15. Девисилов, В.А. Охрана труда: Учеб. для студентов учреждений среднего проф. образования. М., Форум, 2006. 447 с.
16. Кривошеин, Л.А.Муравей, Н.Н. Роева и др.; Под ред. Л.А. Муравья. Экология и безопасность жизнедеятельности: Учеб. пособие для вузов. М.: ЮНИТИ-ДАНА, 2000. – 447 с., с.123-172.
17. СНиП 12-03-2001 "Система нормативных документов в строительстве, строительные нормы и правила РФ, безопасность труда в строительстве" Утверждены Постановлением Госстроя РФ от 25 мая 1999 г. N 40
18. ГОСТ 12.1.005-88 (2001) "Общие санитарно – гигиенические требования к воздуху рабочей зоны", утверждён и введён в действие Постановлением Государственного комитета СССР по стандартам от 29.09.88 № 3388 Переиздание (апрель 2001 г.) с Изменением № 1, принятым в июне 2000 г. (ИУС 9-2000)
19. Автотранспорт и человек Куров Б.М. Как уменьшить загрязнение окружающей среды автотранспортом? // Россия в окружающем мире. Аналитический ежегодник. – 2000г.-№7.- С. 10-12
20. ГОСТ 12.3.003-86 (2000) "Работы электросварочные", утверждён Постановлением Государственного комитета СССР по стандартам от 19 декабря 1986 г. № 4072 дата введения установлена. Издание (октябрь 2000 г.) с Изменением № 1, утвержденным в мае 1989 г. (ИУС 8–89)
21. ССБТ Работы электросварочные. Требования безопасности с изм. от 1.07.1989 г.
22. Арустамов Э.А. Безопасность жизнедеятельности. – М.: 2001.-324
23. Глебова Е.В. "Производственная санитария и гигиена труда: Учеб. Пособие для вузов/ Е.В. Глебова. – М.: Высш. Шк., 2005-383.:ил.
24. Санитарные нормы СН 2.4/2.1.8.562-96 "Шум на рабочих местах, в помещениях жилых и общественных зданий и на территории жилой застройки", утв. постановлением Госкомсанэпиднадзора РФ от 31 октября 1996 г. N 36
25. Проект производства работ: Общие сведения об объекте строительства. – Курск.,2007.-С.162
26. Сводный статистический ежегодник Курской области: Стат. сб./ Курский областной комитет государственной статистики. – Курск., 2000. – С. 76.
27. ГОСТ 12.1.046-85 (2001) "Нормы освещения строительных площадок", утверждён и введён в действие Постановлением Государственного комитета СССР по делам строительства от 25 апреля 1985 г. № 58, переиздание (Июнь 2001 г.).
28. СНиП 23-05-95 (2003) "Естественное и искусственное освещение" приняты и введены в действие постановлением Минстроя России от 2 августа 1995 г. № 18-78 в качестве строительных норм и правил Российской Федерации взамен СНиП II-4-79.Внесено изменение № 1, утвержденное постановлением Госстроя России от 29 мая 2003 г. № 44.
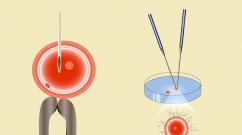
Реферат: Влияние вредных факторов на плод
Введение
1. Влияние вредных факторов на плод
1.1 Тератогенез
1.2 Генетические нарушения
1.3 Гипер- и гипотермия
1.4 Инфекции (вирусные и бактериальные)
1.5 Онкогены
1.6 Неорганические тератогены
1.7 Другие вредные факторы окружающей среды
1.8 Лекарственные препараты
1.9 Алкоголь и курение
1.9.1 Анестезирующие средства
1.9.2 Антимикробные средства
1.9.3 Противогрибковые препараты
2. Наследственность и среда
3. Близнецовый метод
4. Исследовательская работа
4.1 Анкета
4.2 Результаты исследования
Вывод
Список использованной литературы
Введение
Проблемы исследования и обеспечения охраны здоровья человека и его популяции с учетом социального и биологического окружения должны решаться вместе с пресечением антропогенной агрессии, направленной на природу. Регрессивные изменения в природе, вызванные хозяйственной деятельностью всего человечества, ставят его на грань катастрофы. За нанесенный природе вред - уничтожение лесов, "легких планеты", на огромных площадях, нарушение гидрорежима, загрязнение атмосферы, гидросферы, почвы ядовитыми выбросами предприятий и транспорта, накопление бытовых и промышленных отходов, разрушение озонового слоя и многое другое - человечество расплачивается своим здоровьем. Из окружающей среды токсические элементы и их соединения мигрируют в различные экосистемы и по пищевым цепям, достигая больших концентраций в растениях и организмах животных разного уровня питания, попадают с пищей в организм человека.
Проникновение вредных веществ в тело человека может осуществляться непосредственно из воды и воздуха.
Пресная вода необходима для питья, приготовления пищи, санитарно-гигиенических целей, сельского хозяйства, промышленности и многих других видов деятельности человека и нормальной жизнедеятельности многих других обитателей планеты. Во многих регионах катастрофически не хватает чистой воды, одновременно идет загрязнение ее источников. По данным ООН, в развивающихся странах каждый третий житель страдает от недостатка питьевой воды; примерно 80% всех болезнен и одна треть смертельных случаев вызываются потреблением загрязненной воды.
В экологическом словаре (Конкорд Лдт. - экопром, Москва, 1993) приведен краткий перечень городов России с устойчивым уровнем десятикратного загрязнения территории по сравнению с фоновым. Таких городов в "кратком перечне" оказалось 349. Москва упомянута в списке городов с максимальным уровнем загрязнения атмосферы. В московском воздухе постоянны и обильны пыль, двуокись азота, окись азота, фенол, формальдегид, аммиак. Если к этому прибавить обилие выхлопных газов, канализационные стоки с их "утечками", "гору" отходов (Москва ежегодно производит 8 млн. тонн бытовых и приблизительно 40 млн. тонн промышленных отходов), можно представить, как опасна среда, созданная самим человеком, в которой ему приходится жить.
Ежегодно в мире 5,2 млн. человек, включая 4 млн. детей, умирают от заболеваний, вызванных неправильным удалением сточных вод и твердых отходов. Городские отходы загрязняют воздух, землю и воду на больших площадях. К 2025 г. ожидается увеличение объема разнообразных отходов в 4-5 раз. Очевидна необходимость разработки и реализации рациональной программы по удалению загрязнителей среды. Наиболее эффективный способ решения проблемы заключается в предотвращении образования отходов путем налаживания безотходного производства.
Из экологически опасной среды в организм людей с продуктами питания поступают пестициды, радионуклиды, нитраты, соли тяжелых металлов и др. В Российской Федерации подлежат контролю 14 вредоносных химических элементов на содержание их в продуктах питания. Это фтор, никель, сурьма, йод, хром, алюминий, ртуть, кадмий, свинец, мышьяк, стронций, медь, цинк, железо. Шесть последних элементов включены в число контролируемых при международной торговле пищевыми продуктами. Наиболее высокой токсичностью обладают ртуть, кадмий, свинец.
Большую опасность для здоровья человека представляют радиоактивные вещества.
Здоровье человека определяется воздействием на него природно-климатических, производственных, бытовых факторов, а также зависит от складывающихся взаимоотношений между отдельными людьми, личностью и коллективом. Сложность социальной адаптации возрастает в период стремительных перемен в обществе, затрагивающих важные стороны жизни. Отдельные люди или целые группы оказываются неспособными адекватно реагировать на происходящие изменения. Здоровье определяется и генетической отягощенностью.
В документах ООН, посвященных защите и улучшению здоровья людей, подчеркивается, что наряду с загрязнениями окружающей среды на него негативно влияют неблагоприятные бытовые условия, некачественная пища и вода. Скученность населения, плохие жилищные условия способствуют распространению туберкулеза (борьба с которым при новых формах, не поддающихся лекарственного лечению, весьма затруднена), менингита, респираторных и других заболеваний. Согласно прогнозам, к 2000 г. от 30 до 40 млн. человек будет поражено ВИЧ-инфекций, что вызовет эпидемию, затрагивающую все страны.
Решение проблемы, связанной со здоровьем населения и каждого отдельного человека, - это важная социальная функция государства. "Каждая страна должна иметь план действий в области здравоохранения, охватывающий национальную государственную систему здравоохранения". Правительствам всех стран "надлежит обеспечить... центры охраны здоровья" (из Программы действий..., ООН, 1992). В решении данной проблемы должны принимать участие представители разных наук и научных направлений. Предъявляются требования к повышению качества подготовки кадров в области медицины, медицинской биологии и экологии. Важное значение приобретает широкое информирование о банке данных, полученных при комплексном решении медико-биологических и экологических проблем, доведение соответствующей информации до врачей. Необходимо шире развернуть наглядную агитацию за улучшение экологической обстановки среди всех групп населения. Важно сочетать природоохранную работу с повышением требований со стороны санинспекции к службам, ответственным за решение проблемы оздоровления среды обитания. Для этого необходимо развитие безотходных технологий, совершенствование очистительных сооружений, разработка рациональных приемов в природопользовании.
Здоровый образ жизни не может быть достигнут без повышения благосостояния всех жителей Земли, без ликвидации разрыва в уровне жизни между бедными и богатыми. По данным ООН, на 20% богатых жителей планеты приходится 82,7% от общемировых доходов при исчислении состояния в долларах. Среди них (по данным на 1992 г.) - 157 миллиардеров, почти 2 млн. миллионеров. На 20% беднейших приходится всего лишь 1,4% доходов. Неравномерно распределены блага и среди оставшейся группы населения (60%), на которую приходится 15,9% от общего дохода. В мире сохраняется тенденция к возрастанию разрыва между богатыми и беднейшими. Преодоление бедности - одна из приоритетных задач общества, обязанность руководителей всех государств.
1. Влияние вредных факторов на плод
К факторам, способным оказывать вредное влияние на плод, относятся следующие:
гипоксия;
перегревание;
переохлаждение;
ионизирующие излучения;
органические и неорганические тератогены;
инфекционные факторы;
лекарственные вещества.
Обращаясь к истории, следует вспомнить о некоторых результатах исследований вредного влияния факторов внешней среды на эмбрион и плод. Например, Greg еще в 1941 г. показал, что заболевание матери краснухой - тератогенный фактор для плода. В конце 1950-х годов в Японии возникла болезнь Минамата (отравление ртутью). За последние 30-40 лет мы узнали: применение во время беременности диэтилс-тильбэстрола (синтетический эстроген, применялся в I триместре беременности для лечения угрозы прерывания) может быть причиной развития плоскоклеточного рака шейки матки и влагалища в 17-18 лет у девочек.
Проведенные за минувшие десятилетия эпидемиологические исследования выявили ряд лекарственных препаратов, обладающих очевидным тератогенным свойством.
Самым известным примером эпидемической вспышки пороков развития, обусловленной действием тератогенного лекарственного препарата, является случай с использованием талидомида (1961-1962).
Введение антифолиевого вещества аминоптерина (раньше специально использовался в качестве средства, вызывающего аборт) приводит к появлению у плода характерного синдрома пороков развития, прерыванию беременности.
Пороки развития возникали после назначения андрогенов, эстрогенов и прогестинов, оказывающих сильное воздействие на половую дифференцировку.
Сообщалось о довольно большом числе новорожденных, страдающих гипоплазией носового хряща и зернистостью костей, вызванными применением непрямого антикоагулянта варфарипа. Наблюдались случаи пороков развития после использования препаратов, предназначенных для лечения заболеваний щитовидной железы. Кроме того, данные препараты порой становились причиной зоба с гипо- или гипертиреозом у ребенка.
Противозачаточные гормональные средства способны обусловливать тератогенез с образованием пороков сердца и конечностей. Однако это относится к старым гормональным контрацептивам, тогда как в современных препаратах доза гормонов меньше, и прерывать беременность после их случайного приема нет необходимости.
Были сообщения о случаях развития глухоты у детей, подвергшихся внутриутробному воздействию стрептомицина или хинина. Глюкокортикоиды нередко способствуют расщеплению верхнего неба и губы (1:1000).
Тетрациклины, введенные матери приблизительно в 8-9 нед беременности, откладываются в костях плода и угнетают рост костей у плода и новорожденного, могут также вызывать изменение цвета зубов и развитие врожденной катаракты.
Назначение салицилатов связывали с самопроизвольным абортом, недоношенностью и геморрагической пневмонией у плода, а при использовании на поздних сроках - с закрытием боталлова протока.
В последние 20 лет стало очевидно: повреждающее действие лекарственных препаратов на плод часто выражается не в возникновении анатомических дефектов. Так, применение андрогенов, эстрогенов и прогестинов иной раз приводило к субанатомическим нарушениям сексуального поведения у мужчин и женщин.
Следует отметить; до сих пор неизвестны причины 80% всех пороков развития; только 10-15% их объясняются влиянием генетических и хромосомных факторов. По приблизительной оценке, только 1-5% врожденных дефектов возникают из-за лекарственных препаратов, остальные - из-за чего-либо другого.
Действие того или иного фактора определяется тем, на какой стадии внутриутробного развития он оказывает свое влияние, и в меньшей степени - характером самого фактора.
Стадия предимплантационного развития начинается с момента оплодотворения яйцеклетки и продолжается до внедрения бластоциты и децидуальную оболочку на 7-8-й день после оплодотворения. Данный период характеризуется отсутствием морфологической связи между эмбрионом и органами репродуктивной системы женщины, однако эти не исключает тесной функциональной связи. Существует представление об относительной устойчивости зародыша на стадии предимплантационного развития к действию повреждающих факторов внешней среды. В связи с выраженной способностью морулы и бластоцисты к полипотентности и регенерации различные патогенные факторы (гипоксия, ионизирующая радиация, химические агенты и др.) пли не вызывают гибели зародыша и не нарушают последующее развитие плода, или приводят к его гибели (эмбриотоксический эффект). Такая закономерность известна под названием «все или ничего». Однако иногда повреждения, нанесенные зародышу в предимплантационный период, Про являются позже, во время имплантации и последующих стадий внутриутробного развития.
После имплантации начинаются органогенез и плацентация, которые в основном завершаются к 3-4 мес. внутриутробной жизни. В этом периоде наиболее чувствительная фаза развития - первые 3-6 нед. онтогенеза. В результате патогенного действия факторов внешней среды у эмбриона и плода в первую очередь поражаются те органы и системы, которые закладываются в данный момент.
После завершения процессов органогенеза и плацентации начинается плодный, или фетальный, период развития, который у человека продолжается до 40 нед беременности. На данной стадии эмбриотоксического и тератогенного действия практически не наблюдается, возможны лишь аномалии развития половых органов у плодов женского пола, возникающие под влиянием лекарственных препаратов андрогенного действия (ложный мужской гермафродитизм). Это связано с относительно поздним завершением формирования наружных половых органов плода человека (12-14 нед внутриутробного развития).
Многочисленные повреждающие факторы внешней среды могут проявить свой патогенный эффект путем проникновения через плаценту или в результате изменения ее нормальной проницаемости. Плацента человека относится к гемохориальному типу, что обеспечивает создание самого тесного контакта между кровью матери и плода. Под понятием «плацентарный барьер» имеют в виду расстояние между внутренней поверхностью капилляра плода и наружной поверхностью цитоплазматической мембраны синцития ворсин. Морфологическим субстратом плацентарного барьера является эпителиальный покров ворсин и эндотелий плодовых капилляров. Плацентарный барьер не пропускает в кровоток плода многие вещества. Контакт осуществляется на большой площади обменной поверхности плаценты - 12-14 м 2 .
Обладая ограниченной проницаемостью, плацента способна защищать организм плода от неблагоприятного действия многих токсических продуктов, попавших в организм матери.
Факторы окружающей среды, оказывающие повреждающее действие на эмбрион, называются эмбриотоксическими.
1.1 Тератогенез
Название «тератология» происходит от греческого слова « teras » (в переводе - «чудовище»). Термин «тератогенез» буквально означает производство уродов и уродливых организмов. В последние годы этот термин стал включать в себя понятие о функциональных аномалиях у новорожденного (в том числе о внутриутробной задержке развития и последующих поведенческих нарушениях). О тератогенезе почти ничего не было известно до 1950 г., а происхождение большинства врожденных дефектов считалось генетическим.
Мальформация - морфологический дефект в результате внутреннего нарушения процесса развития вследствие генетических факторов.
Дизрупция - морфологический дефект в результате внешнего препятствия или какого-либо воздействия на изначально нормальный процесс развития вследствие тератогенных факторов.
Деформация - нарушение формы, вида или положения части тела, обусловленное механическими воздействиями.
Дисплазия - нарушение организации клеток в ткани вследствие дисгистогенеза.
По тяжести проявления и прогнозу для жизнеспособности:
· летальные пороки развития (0,6%), приводящие к смерти ребенка (до 80% детей умирают в возрасте до 1 года жизни);
· ВПР средней степени тяжести, требующие оперативного вмешательства (2-2,5%);
· малые аномалии развития (до 3,5%), не требующие оперативного лечения и не ограничивающие жизненных функций ребенка.
В зависимости от срока действия вредных факторов:
· гаметопатии (мутации в половых клетках родителей и ненаследственные изменения в яйцеклетках и сперматозоидах), реализующиеся в виде наследственных заболеваний и синдромов;
· бластопатии (при поражении бластоцисты - зародыша первых 15 дней после оплодотворения), реализующиеся в виде двойниковых пороков, циклопии и др.;
· эмбриопатии (возникающие в период от 16-го дня до конца 8-й недели беременности и обусловленные тератогенными воздействиями различных физических, химических, биологических факторов), представляющие собой почти все изолированные и множественные ВПР;
· фетопатии (обусловленные повреждением плода в период от 9-й недели до окончания беременности), представленные редкими пороками дистопий и гипоплазии органов.
По анатомо-физиологическому принципу деления тела человека на системы органов:
1. Пороки ЦНС и органов чувств.
2. Пороки лица и шеи.
3. Пороки сердечно-сосудистой системы.
4. Пороки дыхательной системы.
5. Пороки органов пищеварения.
6. Пороки костно-мышечной системы.
7. Пороки мочевыделительной системы.
8. Пороки половых органов.
9. Пороки эндокринных желез.
10. Пороки кожи и ее придатков.
11. Пороки последа.
12. Прочие пороки.
Патогенез ВПР в настоящее время достаточно хорошо изучен. Нарушение развития зародыша на доимплантационной стадии при обратимых повреждениях клеток характеризуется их восстановлением, при необратимых приводит к гибели плода. На более поздних стадиях развития заместительные механизмы репарации поврежденных клеток не действуют, любое нарушение может привести к формированию пороков. Эмбриональный период характеризуется возникновением тканей из клеток эмбрионального зачатка и развитием органов и систем организма, взаимодействием генома зародыша и организма матери, ее гормональной и иммунной систем, связан с процессами размножения, миграции, дифференцировки клеток и формообразованием органов и тканей. Механизмы генетического контроля на поздних стадиях эмбриогенеза могут быть нарушены под воздействием различных внешних факторов, определяемых как тератогены.
Основные клеточные механизмы тератогенеза - изменения размножения (гипоплазия, аплазия органа), миграции (гетеротопии) и дифференцировки клеток (агенезии органов или систем). К основным механизмам тератогенеза на тканевом уровне относится гибель клеточных масс, замедление распада и рассасывания клеток, нарушение процессии склеивания клеток, что соответственно приводит к таким Порокам, КЛК атрезии естественных отверстий, свищи и дефекты в тканях.
Важную роль в определении причин развития ВПР сыграли патогенетические учения о критических и о тератогенных терминационых периодах.
Критические периоды в эмбриогенезе совпадают с периодам в наиболее интенсивного формирования органов и характеризуются повышенной чувствительностью зародыша к повреждающему действию факторов внешней среды. Первый критический период у человека приходится на конец 1-й - начало 2-й недели беременности, когда повреждающий фактор чаще приводит к гибели зародыша. Второй критический период начинается с 3-й недели беременности, когда аналогичный фактор индуцирует порок развития.
Предельный срок формирования тех или иных органов, в течение которого повреждающий фактор может вызвать развитие порока в эмбриональном периоде, называют тератогенным терминационным периодом.
Каждый врожденный порок имеет свой терминационный период, поскольку сроки окончания формирования каждого конкретного органа, в течение которых тератогенный фактор может приводить к развитию порока, различны.
Таблица 1. Основные события внутриутробного развития
|
Этап развития |
Время от зачатия |
Длина эмбриона/плод) |
||
|
Преэмбриональный период |
||||
|
Первое деление дробления |
||||
|
Перемещение в полость матки |
||||
|
Имплантация |
||||
|
Двуслойный диск |
||||
|
Лайонизация (женские зародыши) |
||||
|
Трехслойный диск и первичная полоска |
||||
|
Эмбриональный период |
||||
|
Органогенез |
||||
|
Формирование головного и спинного мозга |
||||
|
Закладка сердца, почек и конечностей |
||||
|
Быстрое развитие мозга, глаз, сердца и конечностей |
||||
|
Начало развития кишечника и легких Появление пальцев Развитие ушей, почек, печени и мыши |
||||
|
Смыкание неба, формирование суставов |
||||
|
Половая дифференцировка |
||||
|
Развитие плода (фетальный период) |
||||
|
Ощутимые движения век |
||||
|
Открытие век |
||||
|
Нарастание массы и длины тела |
||||
1.2 Генетические нарушения
Большинство аномалий у плода - результат неправильного развития оплодотворенного яйца. Такое развитие может начаться в любое время после зачатия. Показано, что чем раньше происходит самопроизвольный аборт, тем выше доля аномальных оплодотворенных яйцеклеток. Более 70% самопроизвольных абортов в I триместре обусловлены генетическими и хромосомными нарушениями. Фолиевая кислота защищает оплодотворенную яйцеклетку (содействует ее репарации), поэтому ее применение рекомендуется у всех беременных группы риска пороков развития.
Хроническое воздействие микроволновым облучением (т.е. радиолокационными волнами) связывают с увеличением частоты развития синдрома Дауна. Ультразвук с частотой 1-3 МГц и интенсивностью, превышающей 5 Вт/см 2 , приводил к увеличению показателя смертности эмбрионов и частоты пороков развития у экспериментальных животных. Интенсивность УЗ, используемого для диагностических целей, находится в диапазоне нескольких мВт/см 2 , поэтому особого вреда не наносит, однако сообщалось о снижении слуха у детей при частых УЗИ; у врачей, занимающихся ультразвуковой диагностикой, постепенно развивается вибрационная болезнь.
1.3 Гипер- и гипотермия
Гипер- и гипотермия приводят к увеличению частоты возникновения крупных пороков развития. Гипертермия наблюдается при лихорадочных состояниях с высокой температурой у матери при беременности и посещениях ею сауны в этот период.
1.4. Инфекции (вирусные и бактериальные)
Основной причиной возможных нарушений развития плода являются вирусные инфекции. Десятки различных вирусов могут вызывать увеличение показателя гибели плодов и частоты возникновения крупных пороков развития. Эмбриотоксические или фетолитические дефекты вызываются или непосредственно трансплацентарной инфекцией (заражение вирусом плода), или опосредованно - вследствие лихорадочного состояния матери. Наиболее патогенен вирус краснухи, особенно в первые 90 дней беременности, - он вызывает врожденные пороки сердца, глухоту и катаракту. Цитомегаловирус-ная инфекция (передается половым путем или со слюной) может привести к микроцефалии и СЗРП. Вирус Коксаки (энтеровирус) связан со значительным увеличением частоты возникновения расщелин губы и лица, стеноза привратника и других аномалий пищеварительного тракта и врожденных пороков сердца. Вирус герпеса II типа (урогенитальный) может приводить к микроцефалии и заболеванию после рождения вирусной (герпетической) пневмонией. Существует взаимосвязь между вирусом коровьей оспы и дефектами конечностей и ЦНС; вирусом эпидемического паротита и пороком сердца; вирусом гриппа и увеличением общей частоты пороков развития в популяции.
Бактериальные инфекции тоже могут сопровождаться лихорадочным состоянием и высокой температурой, а также инфицированием плода, особенно если сочетаются с недоношенностью и преждевременным разрывом плодных оболочек. Во время беременности нельзя применять вакцины, содержащие живые микроорганизмы, поскольку у беременных женщин ослаблен иммунитет. Не существует эффективных методов лечения цитомегаловирусной и герпесвирусной инфекции; вакцин против эпидемического паротита также следует избегли.. При заболевании беременной гепатитом вводят человеческий противогепатитный иммуноглобулин; контакте больным гепатитом не является показанием для вакцинации. При контакте беременной с больным оспой применяется противооспенный гамма-глобулин. В очагах полно миелита можно проводить вакцинацию беременных женщин той же вакциной, которая применяется у детей. В целом рекомендуются только вакцины, содержащие убитые вирусы.
1.5 Онкогены
К онкогенам относятся вещества, способные реагировать с ДПК и видоизменять ее. Доказана трансплацентарная токсичность аолициклических ароматических углеводородов, бензапирена, метилхолашрепа, различных триацинов, нитрозомочевины и вторичных амнион. Действие этих факторов как эмбриотоксическое, так и тератогенное.
1.6 Неорганические тератогены
Повышение концентрации этих веществ в организме происходит при горнорудных работах, металлургических и металлообрабатывающие процессах. Основным неорганическим тератогеном является свинец, он вызывает расстройства функции ЦНС, приводит к развитию умственной отсталости, церебральных параличей, микроцефалии. Воздействие ртути вызывает расстройства двигательной активности и умственного развития у детей. Кадмий, мышьяк, хроматы снижают умственную активность. Наблюдались гистологические изменения и пятнистость эмали на молочных зубах детей, матери которых употребляли родниковую воду с концентрацией фтора в 20 раз выше нормы.
1.7 Другие вредные факторы окружающей среды
Недостаточность питания (группы риска - лица с низким социально-экономическим уровнем; рекомендуется назначение витаминов, фолиевой кислоты):
1. Недоброкачественные продукты (проросший картофель).
2. Загрязненная питьевая вода.
3. Физические агенты, используемые в медицине, и др.
1.8. Лекарственные препараты
Определение категорий риска тератогенности лекарственных средств в классификации Food and Drug Administration (FDA )
A - отсутствие риска - 0,7% препаратов,
В (« best » - лучшие) - нет доказательств риска - 19%.
С (« caution » - осторожность) - риск не исключен - 66%.
D (« dangerous » - опасные) - риск доказан - 7%.
X - противопоказаны при беременности - 7%.
· Оценивать потенциальную пользу и потенциальный вред.
· Избегать применения лекарственных средств в I триместре.
· Не назначать комбинаций лекарственных средств.
· Использовать минимальную эффективную дозу на протяжении минимального времени.
· Отдавать предпочтение местным лекарственным формам.
· Консультировать беременную по поводу приема любых препаратов, включая анальгетики, витамины, БАДы, растительные препараты и другие средства, применяемые для самолечения.
· Контролировать прием всех лекарственных средств беременной.
· Контролировать в период лекарственной терапии состояние матери и плода.
Многие лекарственные препараты вызывают привыкание (синдром отмены у новорожденного).
1.9 Алкоголь и курение
Алкоголь при беременности в умеренных количествах (менее 30 мл этилового спирта в день) не оказывает вредного влияния на плод. При употреблении беременными этилового спирта в количестве 30-60 мл в день приблизительно у 10% детей происходит задержка внутриутробного роста и наблюдается небольшое число врожденных аномалий. При ежедневном употреблении женщиной >60 мл этилового спирта ее относят к категории алкоголичек, аномалии у плода выражаются главным образом в снижении массы тела при рождении и постнатальной задержке физического и умственного развития. Причина формирования алкогольного синдрома у плода может быть связана с образованием ацетальдегида в процессе метаболизма, с дефицитом витаминов группы В, недостаточностью питания и общей предрасположенностью к инфекционным заболеваниям.
Курение во время беременности может сопровождаться увеличением частоты самопроизвольных абортов и дефектов нервной трубки. По мере увеличения срока беременности у курящих женщин происходит снижение перфузии плаценты, что приводит к гистологическим измонениям, старению плаценты, СЗРП. Возрастает частота отслойки плаценты, преждевременных родов, гестозов.
1.9.1 Анестезирующие средства
Местная анестезия не создает проблем для плода. При общем обезболивании вредное воздействие на плод может наблюдаться только в том случае, если допущено развитие гипоксии, приводящей к нарушению перфузии в плаценте.
1.9.2 Антимикробные средства
Пенициллины, цефалоспорины, макролиды неопасны для плода. Аминогликозиды (гента-, мономицин) лучше исключить, они оказывают отонефротоксическое действие.
Стрептомицин назначают при туберкулезе у беременных в том случае, если риск его негативного влияния меньше, чем от основного заболевания.
Тетрациклины противопоказаны абсолютно - приводят к нарушению развития костей, зубов.
Сульфаниламиды не следует использовать, они нарушают связывание билирубина у новорожденного и приводят к развитию ядерной желтухи (необратимое изменение функции головного мозга).
Производные налидиксовой кислоты при беременности не следует назначать, они вызывают гидроцефалию.
Левомицетин, примененный перед родами, вызывает развитие «серного синдрома» плода, но в течение беременности менее опасен для плода.
Метронидазол (флагил, трихопол) - возможно его применение со 2 триместра, в I триместре препарат лучше не назначать.
1.9.3 Противогрибковые препараты
Противогрибковые препараты не всасываются в пищеварительном тракте, поэтому безопасны.
Антитиреоидные препараты (мерказолил) в крови плода снижают концентрацию тиреоидных гормонов.
Тироксин не проникает через плацентарный барьер, рилизинг-факторы проникают и приводят к развитию зоба.
Антиэстрогены (кломифен, клостильбегит) могут способствовать многоплодной беременности.
Гипотензивные препараты все оказывают побочное действие. Лучший препарат - гидралазин (периферический вазодилататор).
Допегит при гипертонической болезни может приводить к гемолитической анемии, вызывать кишечную мекониальную непроходимость.
Р-адреноблокаторы в больших дозах увеличивают тонус матки, способствуют внутриутробной задержке роста плода.
Ганглиоблокаторы вызывают паралитическую кишечную непроходимость у новорожденного.
Препараты раувольфии обусловливают заложенность носа, угнетение дыхательной функции.
Нитраты (нанипрусс, перлинганит) используют для управляемой нормотонии в родах. Препараты метаболизируются в цианиды, отравляющие новорожденного (при длительном применении).
Ингибиторы простагландинсинтетазы (салицилаты, нестероидные противовоспалительные средства) угнетают синтез простагландинов, способствуют снятию угрозы прерывания беременности. Большие дозы на ранних сроках нарушают свертывающую систему крови, вызывают расстройство дыхательной функции, закрытие боталлова протока, гибель плода в матке.
Транквилизаторы - убедительных данных об их вреде при применении в разумных дозах нет. Но назначать транквилизаторы следует только по строгим показаниям, ибо эти препараты вызывают привыкание (синдром отмены).
2. Наследственность и среда
Индивидуальное развитие (онтогенез) человеческого организма снизано с реализацией той наследственной программы, которая заложена в зиготе и передается из поколения в поколение. Наследственная изменчивость человека распространяется на все признаки организма. В развивающемся организме имеет место взаимодействие всех структур и функций между собой, так как они составляют единое целое. Развитие организма осуществляется в определенных условиях внешней среды. Итог реализации информации зависит от того, какими были условия.
Например, проявление заболевания фенилкетонурии у организмов, гомозиготных по данным рецессивным генам, зависит от количества фенилаланина в пище. При употреблении пищи, содержащей фенилаланин, накапливаются токсические продукты, что обусловливает повреждение функций головного мозга. Если исключить из рациона продукты, содержащие фенилаланин, болезнь может не проявляться, и человек будет здоров.
Наследственность и среда играют большую роль в патогенезе любого заболевания человека. Все формы патологии по степени участия в них этих факторов можно разделить на четыре группы.
Первая - собственно наследственные болезни. Их проявление определено присутствием патологических генов, а среда может модифицировать проявление заболевания. Эти болезни наследуются моногенно. Примерами их могут быть фенилкетонурия, гемофилия, хромосомные болезни.
Вторая группа - наследственные болезни, обусловленные патологическими мутациями, для проявления которых необходимо специфическое воздействие среды. Например, для проявления действия гена вызывающего подагру, необходим определенный режим питания.
Третья группа - болезни с наследственным предрасположением, или мультифакториальные заболевания. Их возникновение связано с неблагоприятным действием факторов среды на организм при наличии генетической предрасположенности к данным заболеваниям. Такие заболевания особенно распространены среди людей среднего и пожилого возраста, К ним относят гипертоническую болезнь, ишемическую болезнь сердца, атеросклероз, язвенную болезнь, диабет и др.
В возникновении заболеваний четвертой группы большую роль играют факторы среды. Эти заболевания связаны с травмами, обморожениями, особо опасными инфекциями. Течение и исход данных заболеваний зависит от генетических факторов.
3. Близнецовый метод
Среди методов генетического анализа большое значение имеет близнецовый метод, позволяющий отдифференцировать роль условий среды и генотипа в развитии различных признаков, предрасположения к заболеваниям и др.
Суть метода заключается в сравнении разных групп близнецов, исходя из сходства и различия их генотипов и среды, в которой они росли. При этом сопоставляют:
монозиготных близнецов с дизиготными;
монозиготных близнецов между собой;
результаты анализа близнецовой выборки в общей популяции.
Близнецы могут быть однояйцевыми (монозиготными, идентичными) или разнояйцевыми (дизиготными, неидентичными). Однояйцевые близнецы появляются на самых ранних стадиях дробления зиготы, когда два или четыре бластомера при обособлении сохраняют способность развиться в полноценный организм. Зигота делится митозом, поэтому генотипы однояйцевых близнецов идентичны. Однояйцевые близнецы всегда одного пола.
Разнояйцевые близнецы возникают при оплодотворении двух или нескольких одновременно созревших клеток. Они имеют около 50% общих генов, т.е. подобны обычным братьям и сестрам, рожденным в разное время, и могут быть однополыми и разнополыми. Частота рождения близнецов невелика и составляет около 1% (1/3 - однояйцевые, 2/3 - разнояйцевые).
Большинство близнецов - двойни. Многоплодные беременности бывают не только двойнями, но и тройнями, четвернями и т.д.
Исследование с использованием близнецового метода состоит из трех этапов.
1. Составление выборки. Для этого в популяциях или отбирают всех близнецов, а затем тех, кто имеет анализируемые признаки, пли из всего населения выделяют лиц с данными признаками, а потом среди них - близнецов.
2. Установление зиготности. В основе диагностики зиготности лежит изучение сходства (конкордантности) и различия (дискор-дантности) партнеров близнецовой пары по совокупности таких признаков, которые изменяются под влиянием среды. Сравнивают детей по совокупности внешних признаков (пигментация кожи, волос, форма носа, рук, губ и др.)
Монозиготные близнецы конкордантны по всей совокупности признаков, а дизиготпые по некоторым признакам могут быть дискордантны.
Другой метод установления зиготности - иммуногенетический. Близнецов сравнивают по эритроцитарным антигенам системы ЛВ0, Rh и др., и по составу белков сыворотки.
Эти менделирующие признаки не изменяются в течение жизни и не зависят от внешних факторов. При отсутствии ошибок определения даже единственное различие может свидетельствовать о дизиготности близнецов.
Используют также метод дерматоглифики (исследование кожных узоров пальцев рук и ладоней).
Сходство дерматоглифических показателей у монозиготных близнецов значительно больше, чем у дизиготных.
3. Восстановление пар и групп близнецов по рассматриваемым признакам.
Методы сравнения близнецовых выборок по качественным (дискретным) признакам (ахондроплазия, альбинизм и др.) и количественным (рост, масса тела, артериальное давление, продолжительность жизни и др.) различны.
Степень конкордантности по качественным признакам у монозиготных близнецов очень высока и стремится к 100%, а у дизиготных меньше - около 70%.
При изучении роли наследственности и среды в формировании количественных признаков степень различия близнецов определяется у двух зигот наследственностью и средой, у монозигот - только средой.
При идентичном генотипе сходная реакция на внешний фактор (туберкулезная инфекция) наступает чаще, чем при разных генотипах, что доказывает важную роль генетических факторов. Исследования показали, что высокая конкордантность способствует не только возникновению болезни, но и ее клиническому проявлению.
Из количественных признаков рост меньше зависит от влияния факторов внешней среды, чем масса. Различие роста между монозиготными близнецами составляет 1,7 см, между дизиготными - 4,4 см.
Монозиготные близнецы значительно чаще болеют формами туберкулеза, одинаковыми по течению и исходу. Монозиготные близнецы обычно проявляют способности к одному и тому же виду деятельности, а дизиготные - к различным.
Близнецовый метод позволил доказать основной закон генетики развития: индивидуальные свойства каждого организма формируются в онтогенезе под контролем генотипа и среды.
Действие факторов среды на развитие признаков после рождения можно проследить в том случае, если сразу после рождения их воспитывать отдельно.
Например, один живет в городе, а другой - в сельской местности. Если близнецы монозиготны, то можно определить влияние факторов среды на формирование признаков, составить представление о норме реакции данного гена. При сравнении моно- и дизиготных близнецов в одной и той же среде можно сделать вывод о роли генов в развитии признаков.
Близнецовый метод позволил применить метод контроля по партнеру. В этом методе используют только монозиготных близнецов. Зная, что генотипы их одинаковы, можно точно оценить действие внешнего фактора на одного из них, при условии, если другой не подвергается этому воздействию и служит "контролем". Если монозиготные близнецы конкордантны по болезни и один из них получает новый лечебный препарат, а другой служит "контролем", то это позволяет получить объективные сведения об эффективности препарата. Метод контроля по партнеру применяют в клинической генетике и фармакологии.
4. Исследовательская работа
В жизни современного общества особо остро стали проблемы связанные с табакокурением, наркоманией и алкоголем. Особенно большое распространение эти вредные привычки получили в среде молодёжи. Вредные привычки оказывают негативное влияние на жизнь общества в целом, а также на жизнь и деятельность личности в отдельности. В данный момент эта проблема стала поистине глобальной. По статистическим данным распространение вредных привычек в большом масштабе, в отельных странах, связано с нестабильностью политической и экономической ситуации, с наличием большого числа кризисов и не совершенностью политического и экономического механизма. По отношению к нашей стране эта проблема особенно актуальна и корни её уходят глубоко в историю нашего народа, и распространение её связано также с низкой культурой общества. С данной проблемой должно бороться не только обществу, но и также каждый человек должен осознавать для себя большой вред этих привычек и стараться бороться с ними. Только после этого можно говорить о решении данной проблемы. И поэтому мы решили провести данное социологическое исследование, чтобы наглядно увидеть распространение вредных привычек среди молодёжи, т.к. молодёжь является основой нашего общества.
Проблема исследования - это сложный вопрос, требующий изучения, исследования и решения. Проблема данного социологического исследования заключается в изучении распространения алкоголя, наркотиков и табакокурения в жизни современной молодёжи.
Цель исследования – выявить состояние этой проблемы на данный момент времени, в нашем городе.
Задача исследования: собрать как можно больше информации по данной проблеме с помощью социологического опроса.
Объект исследования: молодёжь в возрасте 15 – 23 года.
Предмет исследования: вредные привычки (алкоголь, наркотики, курение)
Гипотеза исследования: Мы считаем, что данные вредные привычки глубоко укоренились среди молодежи. Большинство случаев потребления вредных средств молодыми людьми связано с целью повысить свое настроение, и причиной, по которой они впервые стали их употреблять (спиртные напитки, сигареты, наркотики) является желание попробовать. По нашему мнению, негативные последствия, которые несут эти пороки, оказывают, прежде всего, вред здоровью.
Расчет выборочной совокупности: в нашем исследовании генеральной совокупностью является вся молодежь в возрасте от 15 до 23 лет. Выборочная совокупность равна 30 человек: 20 муж. пола и 10 жен. Мы проводим выборочное исследование при помощи анкетирования и не претендуем на большую репрезентативность полученных данных. Данным исследованием мы хотим обратить внимание общества на данную проблему.
4.1 Анкета
Дорогой друг!
Мы, студенты 4-курса ЧГМА, убедительно просим уделить немного внимания данной анкете и ответить на несколько несложных вопросов, чтобы помочь нашему исследованию. Просим отвечать искренне. Анонимность и конфиденциальность гарантируем. Большинство вопросов подразумевает однозначный ответ, только там, где есть указания, возможны несколько вариантов ответов; вопросы, которые не относятся к Вам, можете пропускать. Заранее благодарим!
I Алкоголь
1. Употребляете ли вы алкоголь?
а) да
б) нет
2. С какой целью вы употребляете спиртные напитки? (возможны несколько вариантов ответов)
а) чтобы снять напряжение (стресс)
б) чтобы повысить своё настроение
в) чтобы поддержать компанию
г) ваш вариант ответа _________________________________________________
____________
3. Всегда ли Вы можете отказаться от предложения выпить?
а) да
б) нет
4. Как часто Вы употребляете спиртные напитки?
а) ежедневно
б) не более трех раз в неделю
в) не более двух раз в месяц
II Курение
1. Курите ли Вы?
а) да
б) нет
2. Количество выкуриваемых Вами сигарет?
а) 1-10 сигарет в день
б) 10-20 сигарет в день
в) более пачки в день
3. Вследствие чего Вы начали курить? (возможны несколько вариантов ответов)
а) желание повзрослеть
б) влияние компании
в) хотел попробовать
г) свой ответ
________________________________________________________
_____________________________________________________________
4. С какого возраста Вы начали курить?
а) с 8-12 лет
б) с 12-16 лет
в) с 16 –20 лет
г) после 20 лет
III Наркотики
1. Употребляли ли Вы когда-нибудь пусть даже слабый наркотик?
а) да
б) нет
2. Если да, то с какой целью?
а) желание новых ощущений
б) под воздействием других людей
в)ваш вариант ответа _________________________________________________
_____________________________________________________________
По вашему какие негативные последствия несут в себе эти пороки?
_______________________________________________________________________________________________________________________________
Ваш пол: а) мужской б) женский
4.2 Результаты исследования
|
Вопрос № |
Вариант ответа |
Кол-во ответов |
Процентное отношение |
Общее процентное соотношение |
||
|
Алкоголизм |
||||||
|
Употребляете ли вы алкоголь? |
||||||
|
С какой целью вы употребляете спиртные напитки? (возможны несколько вариантов ответов) |
||||||
|
Всегда ли Вы можете отказаться от предложения |
||||||
|
Как часто Вы употребляете спиртные напитки? |
||||||
|
Курите ли Вы? |
||||||
|
Количество выкуриваемых Вами сигарет? |
||||||
|
Вследствие чего Вы начали курить? (возможны несколько вариантов ответов) |
||||||
|
С какого возраста Вы начали курить? |
||||||
|
Наркотики |
||||||
|
Употребляли ли Вы когда-нибудь пусть даже слабый наркотик? |
||||||
|
Если да, то с какой целью? |
||||||
Анализируя результаты нашего исследования, мы сделали следующие выводы:
Наша гипотеза о том, что данные вредные привычки глубоко укоренились среди молодёжи, оказалось верной. Большинство мужчин подвержены данным вредным привычкам, в частности: алкоголю подвержены 100% мужчин и 80% женщин курению подвержены 75% мужчин и 30% женщин.
Что касается наркотиков, то среди наших респондентов наркоманов не выявлено, но большинство хотя бы один раз пробовали наркотик (80% мужчин, 30% женщин).
Основной целью потребления спиртных напитков, наркотиков является повышение настроения.
Наша гипотеза, в соответствии, с которой основной причиной употребления в первый раз этих веществ является желание попробовать, не подтвердилась. Этой причиной является влияние компаний.
Степень зависимости от алкоголя и сигарет показана следующими показателями:
1. от алкоголя – ежедневно употребляют спиртные напитки 0% мужчин и женщин.
Не более трёх раз в неделю – 80% мужчин и 30% женщин.
Не более трёх раз в месяц – 20% мужчин и 70% женщин
2. от сигарет - ежедневно выкуривается 1-10 сигарет 20% мужчин и 66.7% женщин.
Ежедневно выкуривается 10-20 сигарет 73.3% мужчин и 33.3% женщин.
Ежедневно выкуривается более пачки в день 6.7% мужчин и 0% женщин.
Как и предполагалось ранее, большинство респондентов высказали мысль о том, что основным негативным последствием этих привычек является вред здоровью.
Вывод
Общество, человек и алкоголь (токсический фактор) определяют три группы причин, способствующих злоупотреблению алкоголем и развитию алкоголизма. Распространенность употребления алкогольных напитков и злоупотребление ими коррелируют с конкретными историческими условиями жизни общества и опосредованно выступают в форме отношения общества к алкогольным обычаям и опьянению. В развитии пристрастия к алкоголю (алкоголизм) важную роль играют особенности личности (незрелость личности, внушаемость, эмоциональная лабильность, дезадаптации и др.) и, возможно, индивидуальные особенности организма, предрасполагающие к привыканию.
При сформировавшемся алкоголизме с физической зависимостью прогноз малоблагоприятен. После лечения ремиссии длительностью более одного года составляют 50- 60%. Эффект значительно выше лишь у тех, кто активно хочет излечиться. Именно поэтому некоторые модные целители, широко пропагандируемые средствами массовой информации или распускаемой о них молвой, сообщают о поразительных результатах - о 90-100% вылеченных. К ним тянутся и они сами отбирают тех, кто стремится к излечению. Эффект лечения на I стадии выше, чем на II стадии. Но своевременному лечению на I стадии препятствует алкогольная анозогнозия - больные не считают себя таковыми и уверены, что если они захотят, то сами в любой момент бросят пить.
Ф. Энгельс указывал на губительное влияние таких факторов, как «...пример большинства, недостаточное воспитание, невозможность оградить молодых людей от искушения, во многих случаях прямое влияние пьяниц-родителей, которые сами угощают детей вином, уверенность, что под влиянием спиртных паров забудешь хоть на несколько часов нужду и гнет жизни...».
Таким образом, алкоголизм родителей катастрофически влияет на психическое и нравственное здоровье детей, увеличивает риск возникновения у них психосоциальной дезадаптации.
Список используемой литературы
1. Айламазян Э.К. Акушерство. Учебник для студентов мед. вузов. - СПб: «Специальная литература», 2000.
2. Альберте Б., Брей Д., Лыос Дж., Рэфф М., Роберте К., Уотсон Дж. Молекулярная биология клетки. Т.1,11, III . - М.: Мир, 1994
3. Биология для поступающих в ВУЗы/ Под ред. В.Н.Ярыгипа. - М.: Высшая школа, 1995.
4. Вронский В.А. Прикладная экология. - Ростов-па-Дону: Феникс, 1990.
5. Гилберт С. Биология развития. Т.1,11, III . - М.: Мир, 1995.
6. Ким А. Лизосомальная активность экстраэмбриональных образований при нормальной и осложненной беременности: Автореф. дис. ... канд. мед. наук. - 2002.
7. Мустафа Мухаммед Мухаммед. Морфофункциональная характеристика экстраэмбриональных структур в I триместре физиологической беременности: Автореф. дис.... канд. мед. наук. - 2003.
8. Миркин Б.М., Наумова Л.Г. Экология России. - МАО НДО Юписам, 1995.
9. Небел Б. Наука об окружающей среде. Т.1,11. - М.: Мир, 1993.
10. Пикерит В.Р. Биология (Школьный курс в 120 табл.). - М.: Аст.-пресс, 1997.
11. Чебышев Н.В., Гринева Г.Г., Козарь М.В., Гуленков СИ. Биология. Учебник. - 2-е изд., испр. и доп. - М.: ГОУ ВУНМЦ МЗ РФ, 2005. - 592 с.
Вредные факторы можно объединить в следующие группы:
- Профессиональные вредности, среди которых особенно вредными являются работы с радиоактивными веществами, рентгеном, химическими веществами, контакт с инфекционными больными, штаммами микроорганизмов, любые чрезмерные нагрузки. Так химические вещества (например, фосфорорганические) способны накапливаться в организме и оказывать вредное воздействие даже через несколько лет после того, как женщина уволилась с вредного производства.
- Инфекции. Все инфекционные заболевания опасны, особенно в период эмбриогенеза. Например, краснуха, цитомегалия вызывают уродства плода. Опасны сами инфекции как явные с клиническими проявлениями (сифилис, гепатит), так и скрытые инфекции (токсоплазмоз, микоплазмоз). Так как при лечении инфекционных заболеваний применяются антибактериальные препараты, то это может также оказать неблагоприятное воздействие на плод. В случае тяжелого инфекционного заболевания в период эмбриогенеза, при котором к тому же проводится массивная антибактериальная терапия, показано прерывание беременности.
- Вредные экологические факторы. Это может быть загрязнение окружающей среды вследствие проживания женщины в промышленной зоне, в местностях с сильным радиационным или химическим загрязнением. Все беременные женщины должны быть эвакуированы из зон экологических бедствий. Некоторые местности отличаются недостаточным содержанием в воде необходимых минеральных веществ (йода, кальция), с повышенным содержанием солей и др. Это можно корригировать назначением специальной диеты, витаминных и минеральных комплексов. Резкое изменение экологических условий может быть стрессовым фактором для беременной (изменение высоты местности, природных или погодных условий).
- Кислородная недостаточность может быть вследствие экологических нарушений, условий промышленного города, производства, злоупотребления вредными привычками, недостатком питания, нахождением в плохо проветриваемых помещениях.
- Вредные привычки (курение, алкоголизм, наркотики). Их влияние, особенно наркотиков и алкоголя, совершенно недопустимо во время беременности, так как приводит к гипоксии и уродствам плода. Часто женщины, злоупотребляющие этими привычками, не заинтересованы в беременности, нарушают правила подготовки к родам. По статистическим данным, к сожалению, в последнее время число курящих женщин увеличилось. Если беременная женщина бросила курить во время раннего токсикоза, то не следует возвращаться к этой привычке, так как у курящей женщины ребенок отстает в развитии и, как правило, маловесный. Если женщина не может полностью отказаться от курения, то она должна сократить количество выкуриваемых сигарет.
- Недостаточное питание. Для борьбы с этой проблемой необходимо информировать женщину о правильном питании и важности его, некоторым женщинам необходима социальная поддержка. Во время беременности вредным является также и чрезмерное и несбалансированное питание.
- Соматические заболевания.
- Осложнения беременности (гестозы, анемия, невынашивание и др.). О влиянии соматических заболеваний и патологии беременности говорится в следующей главе.
- Прием лекарственных препаратов. Категорически недопустим прием лекарственных средств во время беременности без назначения врача-акушера. Особенно нежелателен прием лекарственных средств в I триместре беременности. Здоровой беременной женщине вообще незачем принимать лекарства. Правда, в целях профилактики осложнений в северной местности, где женщины получают мало ультрафиолета, витаминов, особенно при несбалансированном питании, рекомендуется прием витамина Е и фолиевой кислоты во II триместре; прием кальция, витамина D (или рыбьего жира), сеансы УФО - в III триместре.
Стрессовые ситуации. Необходимо охранять женщину во время беременности от стрессовых ситуаций. Это обязанности семьи, близких людей, акушерки и самой женщины. Женщина должна избегать конфликтов, избытка негативной информации и избытка общения, очень продуманно выбирать литературу, телевизионные программы, контакты с окружающими и темы разговоров. Еще в старинное время говорили, что беременная должна смотреть на красивое, думать о возвышенном и поступать благородно, чтобы у нее родился здоровый и красивый ребенок. Нельзя пугать и обижать беременную женщину. В старину говорили, что тот, кто обидел или отказал в просьбе беременной, - совершил грех. Однако в наш интенсивный век избежать негативной информации полностью невозможно. Необходимо научить женщину справляться с психологическими проблемами и страхами, концентрировать свое внимание на вынашивании беременности.
Все развитие, начиная от созревания половой клетки (гаметы) до рождения зрелого плода, делят на два периода - период прогенеза и период киматогенеза .
Периоду прогенеза соответствует созревание гамет (яйцеклетки и сперматозоида) до оплодотворения. В этот период возможно возникновение патологии гамет - гаметопатии. Патологии гамет могут стать источником наследственных пороков развития или заболеваний, проявляющихся на разных этапах внутриутробного и внеутробного развития (см. Медикогенетическое консультирование).
Период киматогенеза исчисляется с момента оплодотворения и образования зиготы до родов и делится на три периода.
Первый период - бластогенез - продолжается с момента оплодотворения до 15-го дня беременности, когда идет дробление яйца, заканчивающееся выделением эмбрио- и трофобласта. Патология этого периода называется бластопатией. Она может проявиться в нарушении имплантации (например, внематочная беременность, приращение плаценты), различных тяжелых пороках развития плода, плаценты. Чаще всего бластопатии приводят к выкидышу в первый месяц беременности.
Второй период - эмбриогенез - охватывает отрезок времени с 16-го по 75-й день беременности, когда осуществляется основное формирование органов и образуются амнион и хорион. Патология этого периода называется эмбриопатией. К основным видам эмбриопатий относят врожденные пороки развития, которые охватывают чаще не один орган, а систему или системы органов. Беременность, как правило, заканчивается выкидышем, внутриутробной смертью плода, рождением нежизнеспособного ребенка.
Третий период - фетогенез - продолжается с 76-го по 280-й день, когда идет дифференцировка и созревание тканей плода, а также образование плаценты, заканчивающееся рождением плода. Патология этого периода называется фетопатией. Фетопатии могут быть инфекционными или неинфекционными. Проявляются чаще всего гипотрофией плода или наоборот крупными его размерами (например, диабетическая фетопатия), а также отставанием созревания различных органов.
Какие же факторы вызывают патологию внутриутробного развития плода в различные периоды?
Среди повреждающих факторов, которые могут действовать на внутриутробное развитие плода, начиная с момента зачатия, можно выделить 5 групп. Это лекарственные препараты, физические факторы внешней среды (радиоактивность, тяжелые металлы), заболевания матери (заболевания внутренних и половых органов), вредные привычки (курение, алкоголь, наркотики), инфекции у матери (краснуха, цитомегало-вирус, вирус герпеса, вирус иммунодефицита человека и др.). Особенно неблагоприятное воздействие этих факторов во время созревания половых клеток родителей, момент оплодотворения и в первые месяцы беременности - у эмбриона и плода возникают тяжелые пороки развития, часто беременность прерывается.
Лекарственные препараты
Часто приходится принимать различные препараты до и во время беременности в связи с осложнениями состояния здоровья.
Некоторые препараты оказывают крайне неблагоприятное действие на развитие половых клеток, развитие эмбриона и плода, вплоть до его гибели. При этом основным объектом воздействия вводимых при беременности лекарственных препаратов является мама, а невольным получателем их - ребенок. Поэтому крайне опасно заниматься самолечением при беременности, а также на этапе ее планирования, особенно во второй фазе менструального цикла, в которой может произойти непосредственно зачатие.
Особенно губительно действие запрещенных лекарственных веществ на будущего ребенка в первые три месяца беременности, которые характеризуются формированием зачатков основных органов плода - действие повреждающих факторов может привести к развитию пороков у ребенка, часто несовместимых с жизнью.
С момента образования плаценты действие повреждающих факторов хоть и не выз ывает выраженные уродства у плода, но приводит к повреждению органов, которые на данный момент формируются.
Какие же препараты нельзя принимать во время беременности?
Антибиотики. Стрептомицин практически полностью проникает через плаценту к плоду. При применении этого препарата, особенно между 3-м и 5-м месяцами беременности, может вызвать нарушения формирования органа слуха и после рождения проявиться глухотой.
Канамицин и Гентамицин. Также могут вызвать поражение органа слуха у ребенка, однако их действие выражено слабее, чем у Стрептомицина.
Тетрациклин. При приеме Тетрациклина в ранние сроки беременности могут быть аномалии развития у плода, при приеме в более поздние сроки может нарушаться закладка зубов.
Левомицетин. Применение этого антибиотика вызывает малокровие у плода.
Сульфаниламиды (Бисептол, Бактрим). Могут приводить к поражению головного мозга будущего малыша.
Метронидазол. Не рекомендуется использовать в первом триместре беременности.
Леворин. Не рекомендуется использовать в первом триместре беременности.
Гризеофулъвин. Вызывает пороки развития у плода. Противопоказан во время беременности.
Препараты хинина вызывают задержку психического развития, нарушение слуха, врожденную глаукому, аномалии мочеполовой системы.
Противоопухолевые средства. Категорически противопоказаны при беременности. Вызывают множественные пороки развития у плода, выкидыш.
Гормональные препараты.
Глюкокортикоиды. У новорожденных может быть угнетение коры надпочечников и другие крайне неблагоприятные осложнения.
Препараты женских и мужских половых гормонов и их синтетические аналоги: проге-стины, эстрогены, эрготамин, диэтилститльбестрол, андрогены, тестостерон, метилтес-тостерон - вызывают развитие мужских черт у плода женского пола, врожденные дефекты органов кровообращения, женские признаки у плода мужского рода, новообразования гениталий у плода женского пола, дефекты матки, пениса, недоразвитие половых желез, задержку развития ребенка после его рождения.
Препараты тестостерона (прегнин, нор-стероиды). Возможно, развитие у плодов женского пола явлений ложного мужского гермафродитизма.
Эстрогены. Диэтилстильбестрол вызывает развитие опухолей влагалища и шейки матки у девушек, матери которых во время беременности получали длительное время и в высоких дозах этот препарат. У плодов мужского пола, возможно, поражение выводных протоков предстательной железы, крипторхизм.
Антикоагулянгы. Эти препараты широко используются для профилактики и терапии тромбозов и тромбоэмболии во время беременности. При этом гепарин и низкомолекулярные гепарины (Фраксипарин) не вызывают состояние кровоточивости у плода и новорожденного. В противоположность этому антикоагулянты непрямого действия (Неодикумарин, Синкумар, Фенилин, Варфарин) переходят через плаценту и могут вызвать состояние несвертываемости крови, что весьма опасно возникновением кровоизлияния в головной мозг плода при родах. Эти препараты могут также вызвать атрофию зрительного нерва, задержку развития, эпилептический синдром, кровотечения у плода и новорожденного.
Мочегонные препараты. Наиболее сильный из мочегонных препарат фуросемид может нарушить мочеобразование у плода. Кроме того, он снижает содержание калия в крови у будущей мамы, что сопровождается спазмами мышц. Поэтому фуросемид нежелательно использовать во время беременности.
Аспирин. Не рекомендуется принимать в первом триместре беременности и за 2-3 недели до родов. Однако, при особых показаниях аспирин женщинам может назначаться в низких дозах, начиная с этапа планирования беременности с прекращением его приема в вышеназванные периоды беременности. Аспирин и препарат из этой же группы индометацин могут вызвать повышение давления в легочных артериях, кровотечения, внутричерепные кровоизлияния и смерть плода.
Резерпин. Это препарат от повышенного артериального давления. При длительном применении этого препарата у новорожденного может наблюдаться так называемый «резерпиновый ринит» вследствие отека слизистой оболочки полости носа, а также явления сонливости, снижение частоты сердцебиения, снижение температуры тела. Поэтому резерпин противопоказан во время беременности.
Хлортиазид , также применяемый при повышении артериального давления, может вызвать угнетение нервной системы, повышение артериального давления, анемию у плода.
Ингибиторы АПФ - Энап, Капотен - вызывают аномалии мочеполовой системы у плода.
Антидепрессанты (Амитриптилин, Ими-зин). В отношении этих препаратов нет данных о вызванных ими уродствах у плода, однако фирмы-производители не рекомендуют использовать их в ранние сроки беременности.
Транквилиз аторы (Диазепам, Мепротан). Мепротан не рекомендуется принимать в ранние сроки беременности из-за возможного неблагоприятного действия на эмбрион. Диазепам может вызвать лекарственную интоксикацию у плода, недоразвитие и раздвоение конечностей, низкое артериальное давление.
Противосудорожные препараты (Фенобарбитал, Фенибут) вызывают поражение печени и центральной нервной системы плода.
Средства для ингаляционного наркоз а (Эфир, Галотан) могут вызвать выкидыш.
Противодиабетические препараты (Хлор-пропамид, Диабетон) вызывают пороки развития опорно-двигательного аппарата, поджелудочной железы.
Средства для лечения зоба (Метимазол, Мерказолил) вызывают изъязвление воло-ситой части головы, врожденные заболевания щитовидной железы у плода.
Во время беременности противопоказаны также и некоторые виды лекарственных растений , поэтому казалось бы безвредное лечение народными методами может привести к печальным последствиям.
Некоторые из средств народной медицины : базилик, вербена, душица, мирровое дерево, можжевельник, пастушья сумка, листья малины, полынь, пустырник, ромашка аптечная, тимьян обыкновенный - могут вызвать сокращения матки.
Другие: анис, клевер, люцерна, солодка голая, высокие дозы шалфея, хмель обыкновенный - гормональные нарушения.
Характеристика некоторых препаратов по степени оказания вреда на плод
Не доказано вредности для плода в экспериментах на животных
Обнаружен вред в экспериментах на животных, для человека опасность не доказана
Доказано вредное влияние на человека. Назначаются только в экстренных случаях
Высокий риск вредного влияния на плод.
Абсолютно противопоказаны во время беременности
Азлоциллин
Адреналин
Азатиоприн
Параметадион
Амилорид
Альдактон
Альдактон
Триметадион
Амоксициллин
Аминокапроновая
Амитриптилин
Эстрадиол
Амфотерицин
кислота
Ацетогексамид
Эстрон
Апрессин
Ангиотензин
Пелентан
Ацетилдигоксин
Аспирин
Пеницилламин
Бензил-пенициллин
Атропин
Резерпин
Парацетамол
Ацетилхолин
Реланиум
Перитол
Бенемицин
Седуксен
Пиопен
Бетаметазон
Спиронолактон
Пиперазин
Персантин
Стрептомицин
Пиперазин
Пилокарпин
Сулиндак
Полимиксин
Пилокарпин
Сульфадиазин
Пробенецид
Примахин
Сульфадиметоксин
Ритодрин
Пропранолол
Сульфаметазин
Соматостатин
Протамин
Таривид
Сулиндак
Рифампицин
Тетрациклин
Тайленол
Скополамин
Тиогуанин
Тербуталин
Стрептокиназа
Толазамид
Тикарциллин
Суксилен
Толбутамид
Фен отер о л
Теофиллин
Фенитоин
Цефазолин
Урокиназа
Фентанил
Цефаклор
Физостигмин
Хлорохин
Цефалексин
Финоптин
Хлорпропамид
Этамбутол
Флагил
Фтивазид
Фуразолидон
Хлортетрациклин
Доксициклин
Ципробай
Циклофосфамид
Ципрофлоксацин
Цитарабин
Цисплатина
Также противопоказаны: женьшень, белена, дурман, красавка, барбарис, чистотел, пассифлора, спорынья, софора, багульник, зверобой, пижма, алоэ, гиацинт, лилия белая, папоротник, петрушка (чаи), сон-трава, фенхель, молочай, хмель, солодка, крушина, можжевельник, кубышка, паслен, мак, чилибуха.
Чтобы обезопасить себя от неблагоприятного влияния лекарственных препаратов, необходимо придерживаться следующих правил:
Никогда не прибегать к самолечению.
Уменьшить опасность заболеваний во время беременности (ограничение контактов с больными людьми, в том числе и в семье; избегать употребления продуктов, вызывающих аллергию; не находиться в скученном пространстве: общественный транспорт, метро, рынок).
При назначении лекарственных препаратов акушером-гинекологом или врачами других специальностей необходимо поинтересоваться о возможных побочных эффектах и противопоказаний к этому препарату.
Если вы, не зная о беременности, употребляли какой-либо противопоказанный лекарственный препарат (в том числе гормональные контрацептивы), необходимо проконсультироваться у вашего акушера-гинеколога и генетика для решения о дальнейшем пролонгировании беременности.
Алкоголь
При систематическом употреблении даже небольшого количества алкогольных напитков во время беременности и употребление его в момент зачатия ребенка («дети праздника») может возникнуть так называемый алкогольный синдром плода, который характеризуется множественными аномалиями развития, а также нарушениями физического и психического развития ребенка в дальнейшем.
Риск возникновения алкогольного синдрома плода повышается при систематическом употреблении алкоголя от 30 до 50% даже на самых ранних сроках беременности. Особенно опасен даже эпизодический прием алкоголя, если он приходится на так называемый критический период развития плода (в момент зачатия, имплантации или когда в этот промежуток времени формируется тот или иной орган или система организма, что может привести к их порокам развития).
Алкогольный синдром плода проявляется следующими признаками: нарушениями со стороны нервной системы, замедлением роста тела, аномалиями лица, внутренних органов и конечностей. Нарушения со стороны нервной системы выражаются в снижении интеллекта, нарушении координации движений, состоянием возбуждения. Задержка роста начинается еще во внутриутробном периоде и становится особенно заметной после рождения ребенка. Развитие алкогольного синдрома плода обусловлено прямым воздействием на эмбрион и плод этилового спирта и его продуктами распада (уксусный альдегид, или ацетальдегид). Оба вещества быстро проникают через плаценту и накапливаются в органах и тканях плода, особенно в центральной нервной системе. Токсическое действие этилового спирта на плод усиливается благодаря отсутствию в печени плода алкогольдегидрогеназы - фермента, разрушающего этанол у взрослых. Дети, родившиеся у родителей, злоупотреблявших алкогольными напитками (и уж тем более употреблявших их во время или непосредственно перед беременностью), внешне могут и не отличаться от обычных, но у них намного больше вероятность появления умственной неполноценности, задержки в интеллектуальном и физическом развитии.
Наркотики
Частота возникновения врожденных аномалий у детей наркоманов составляет 2,5-3%. Отмечается замедленное развитие плода, выше частота мертворождений. Основной опасностью является смерть новорожденного, связанная с полным прекращением поступления наркотиков в его организм. Прием кокаина во время беременности опасен как для матери, так и для плода. Среди осложнений у будущей матери выделяют судороги, разрывы сосудов головного мозга, инфаркт миокарда, нарушение ритма сердца, внезапную смерть. Прием кокаина во время беременности вызывает выкидыши, преждевременные роды, задержку внутриутробного развития плода, внутриутробную гибель плода, может привести к множественным порокам развития у плода (врожденные пороки головного и спинного мозга, почек), а к инсульту у новорожденного. Морфин, героин и марихуана вызывают выраженные неврологические расстройства у ребенка.
Курение
В сигаретном дыме обнаружено более 4000 вредных веществ, в том числе антигенные, мутагенные, канцерогенные. Наличие этих веществ позволяет объяснить вредные последствия курения. Среди них окись углерода - токсичный газ, нарушающий транспорт кислорода и способный вызвать нарушения функции нервной системы.
Особенно губителен никотин, который обладает выраженным сосудосуживающим действием и оказывает благодаря этому отрицательное влияние на процессы кровообращения в матке и плаценте. У интенсивно курящих женщин беременность часто заканчивается самопроизвольными выкидышами. Никотин - это крайне ядовитое вещество, которое, поступая в кровь беременной, может попросту отравить или даже задушить еще неродившегося младенца, ибо зародыш - особенно в первые 2-3 месяца, - оказывается, очень чувствителен к кислородной недостаточности, а она при курении табака неизбежна.
Кроме никотина в сигаретном дыме содержатся другие токсичные продукты, вследствие чего у беременных снижается аппетит, масса тела, развивается дефицит витаминов, снижение иммунитета. У курящих во время беременности женщин дети рождаются с дефицитом массы тела 300 г и более. Дефицит массы тела сохраняется в течение первого года жизни ребенка. Существенное влияние на развитие плода имеет и пассивное курение. Отмечено, что при нахождении в прокуренном помещении также развивается задержка развития плода.
Тем не менее ни за что не соглашайтесь на рентгенологические исследования, если его можно заменить другим видом диагностики (например, ультразвуковым).
Для беременных представляют факторы высокого риска такие вещества, как свинец, ртуть, пары бензина, фенола, формальдегида, соединения кадмия, марганца, фтора, мышьяка, пестициды.
Известно, что свинец, независимо от того, попадет ли он в пищеварительный тракт в виде солей или вдыхается с воздухом в виде окиси свинца, может вызвать нарушение развития головного мозга у ребенка и умственную отсталость.
При воздействии ртути на организм беременной у ее новорожденного возникают детские церебральные параличи и недоразвитие головного мозга.
Поэтому контакт с этими веществами во время беременности должен быть максимально ограничен.
К факторам, способным оказывать вредное влияние на плод, относятся следующие:
Гипоксия;
Перегревание;
Переохлаждение;
Ионизирующие излучения;
Органические и неорганические тератогены;
Инфекционные факторы;
Лекарственные вещества.
Обращаясь к истории, следует вспомнить о некоторых результатах исследований вредного влияния факторов внешней среды на эмбрион и плод. Например, Greg еще в 1941 г. показал, что заболевание матери краснухой - тератогенный фактор для плода. В конце 1950-х годов в Японии возникла болезнь Минамата (отравление ртутью). За последние 30-40 лет мы узнали: применение во время беременности диэтилстильбэстрола (синтетический эстроген, применялся в I триместре беременности для лечения угрозы прерывания) может быть причиной развития плоскоклеточного рака шейки матки и влагалища в 17-18 лет у девочек.
Проведенные за минувшие десятилетия эпидемиологические исследования выявили ряд лекарственных препаратов, обладающих очевидным тератогенным свойством.
Самым известным примером эпидемической вспышки пороков развития, обусловленной действием тератогенного лекарственного препарата, является случай с использованием талидомида (1961-1962).
Введение антифолиевого вещества аминоптерина (раньше специально использовался в качестве средства, вызывающего аборт) приводит к появлению у плода характерного синдрома пороков развития, прерыванию беременности.
Пороки развития возникали после назначения андрогенов, эстрогенов и прогестинов, оказывающих сильное воздействие на половую дифференцировку.
Сообщалось о довольно большом числе новорожденных, страдающих гипоплазией носового хряща и зернистостью костей, вызванными применением непрямого антикоагулянта варфарина. Наблюдались случаи пороков развития после использования препаратов, предназначенных для лечения заболеваний щитовидной железы. Кроме того, данные препараты порой становились причиной зоба с гипоили гипертиреозом у ребенка.
Противозачаточные гормональные средства способны обусловливать тератогенез с образованием пороков сердца и конечностей. Однако это относится к старым гормональным контрацептивам, тогда как в современных препаратах доза гормонов меньше, и прерывать беременность после их случайного приема нет необходимости.
Были сообщения о случаях развития глухоты у детей, подвергшихся внутриутробному воздействию стрептомицина или хинина. Глюкокортикоиды нередко способствуют расщеплению верхнего неба и губы (1:1000).
Тетрациклины, введенные матери приблизительно в 8-9 нед беременности, откладываются в костях плода и угнетают рост костей у плода и новорожденного, могут также вызывать изменение цвета зубов и развитие врожденной катаракты.
Назначение салицилатов связывали с самопроизвольным абортом, недоношенностью и геморрагической пневмонией у плода, а при использовании на поздних сроках - с закрытием боталлова протока.
В последние 20 лет стало очевидно: повреждающее действие лекарственных препаратов на плод часто выражается не в возникновении анатомических дефектов. Так, применение андрогенов, эстрогенов и прогестинов иной раз приводило к субанатомическим нарушениям сексуального поведения у мужчин и женщин.
Следует отметить: до сих пор неизвестны причины 80% всех пороков развития;только 10-15% их объясняются влиянием генетических и хромосомных факторов. По приблизительной оценке, только 1-5% врожденных дефектов возникают из-за лекарственных препаратов, остальные - из-за чего-либо другого.
Действие того или иного фактора определяется тем, на какой стадии внутриутробного развития он оказывает свое влияние, и в меньшей степени - характером самого фактора.
Период внутриутробного развития человека можно разделить на стадии, отраженные на рис. 118.
Рис. 118. Стадии внутриутробного развития
Стадия предимплантационного развития начинается с момента оплодотворения яйцеклетки и продолжается до внедрения бластоцисты в децидуальную оболочку на 7-8-й день после оплодотворения. Данный период характеризуется отсутствием морфологической связи между эмбрионом и органами репродуктивной системы женщины, однако это не исключает тесной функциональной связи. Существует представление об относительной устойчивости зародыша на стадии предимплантационного развития к действию повреждающих факторов внешней среды. В связи с выраженной способностью морулы и бластоцисты к полипотентности и регенерации различные патогенные факторы (гипоксия, ионизирующая радиация, химические агенты и др.) или не вызывают гибели зародыша и не нарушают последующее развитие плода, или приводят к его гибели (эмбриотоксический эффект). Такая закономерность известна под названием «все или ничего». Однако иногда повреждения, нанесенные зародышу в предимплантационный период, проявляются позже, во время имплантации и последующих стадий внутриутробного развития.
После имплантации начинаются органогенез и плацентация, которые в основном завершаются к 3-4 мес внутриутробной жизни. В этом периоде наиболее чувствительная фаза развития - первые 3-6 нед онтогенеза. В результате патогенного действия факторов внешней среды у эмбриона и плода в первую очередь поражаются те органы и системы, которые закладываются в данный момент.
После завершения процессов органогенеза и плацентации начинается плодный, или фетальный, период развития, который у человека продолжается до 40 нед беременности. На данной стадии эмбриотоксического и тератогенного действия практически не наблюдается, возможны лишь аномалии развития половых органов у плодов женского пола, возникающие под влиянием лекарственных препаратов андрогенного действия (ложный мужской гермафродитизм). Это связано с относительно поздним завершением формирования наружных половых органов плода человека (12-14 нед внутриутробного развития).
Многочисленные повреждающие факторы внешней среды могут проявить свой патогенный эффект путем проникновения через плаценту или в результате изменения ее нормальной проницаемости. Плацента человека относится к гемохориальному типу, что обеспечивает создание самого тесного контакта между кровью матери и плода. Под понятием «плацентарный барьер» имеют в виду расстояние между внутренней поверхностью капилляра плода и наружной поверхностью цитоплазматической мембраны синцития ворсин. Морфологическим субстратом плацентарного барьера является эпителиальный покров ворсин и эндотелий плодовых капилляров. Плацентарный барьер не пропускает в кровоток плода многие вещества. Контакт осуществляется на большой площади обменной поверхности плаценты - 12-14 м 2 .
Обладая ограниченной проницаемостью, плацента способна защищать организм плода от неблагоприятного действия многих токсических продуктов, попавших в организм матери.
Факторы окружающей среды, оказывающие повреждающее действие на эмбрион, называются эмбриотоксическими.
Тератогенез
Название «тератология» происходит от греческого слова «teras» (в переводе - «чудовище»). Термин «тератогенез» буквально означает производство уродов и уродливых организмов. В последние годы этот термин стал включать в себя понятие о функциональных аномалиях у новорожденного (в том числе о внутриутробной задержке развития и последующих поведенческих нарушениях). О тератогенезе почти ничего не было известно до 1950 г., а происхождение большинства врожденных дефектов считалось генетическим.
Классификации ВПР
 Типы ВПР
Типы ВПР
Мальформация - морфологический дефект в результате внутреннего нарушения процесса развития вследствие генетических факторов.
Дизрупция - морфологический дефект в результате внешнего препятствия или какого-либо воздействия на изначально нормальный процесс развития вследствие тератогенных факторов.
Деформация - нарушение формы, вида или положения части тела, обусловленное механическими воздействиями.
Дисплазия - нарушение организации клеток в ткани вследствие дисгистогенеза.
По тяжести проявления и прогнозу для жизнеспособности:
Летальные пороки развития (0,6%), приводящие к смерти ребенка (до 80% детей умирают в возрасте до 1 года жизни);
ВПР средней степени тяжести, требующие оперативного вмешательства (2-2,5%);
Малые аномалии развития (до 3,5%), не требующие оперативного лечения и не ограничивающие жизненных функций ребенка.
В зависимости от срока действия вредных факторов:
Гаметопатии (мутации в половых клетках родителей и ненаследственные изменения в яйцеклетках и сперматозоидах), реализующиеся в виде наследственных заболеваний и синдромов;
Бластопатии (при поражении бластоцисты - зародыша первых 15 дней после оплодотворения), реализующиеся в виде двойниковых пороков, циклопии и др.;
Эмбриопатии (возникающие в период от 16-го дня до конца 8-й недели беременности и обусловленные тератогенными воздействиями различных физических, химических, биологических факторов), представляющие собой почти все изолированные и множественные ВПР;
Фетопатии (обусловленные повреждением плода в период от 9-й недели до окончания беременности), представленные редкими пороками дистопий и гипоплазий органов.
По анатомо-физиологическому принципу деления тела человека на системы органов.
1. Пороки ЦНС и органов чувств.
2. Пороки лица и шеи.
3. Пороки сердечно-сосудистой системы.
4. Пороки дыхательной системы.
5. Пороки органов пищеварения.
6. Пороки костно-мышечной системы.
7. Пороки мочевыделительной системы.
8. Пороки половых органов.
9. Пороки эндокринных желез.
10. Пороки кожи и ее придатков.
11. Пороки последа.
12. Прочие пороки.
Патогенез ВПР в настоящее время достаточно хорошо изучен. Нарушение развития зародыша на доимплантационной стадии при обратимых повреждениях клеток характеризуется их восстановлением, при необратимых приводит к гибели плода. На более поздних стадиях развития заместительные механизмы репарации поврежденных клеток не действуют, любое нарушение может привести к формированию пороков. Эмбриональный период характеризуется возникновением тканей из клеток эмбрионального зачатка и развитием органов и систем организма, взаимодействием генома зародыша и организма матери, ее гормональной и иммунной систем, связан с процессами размножения, миграции, дифференцировки клеток и формообразованием органов и тканей. Механизмы генетического контроля на поздних стадиях эмбриогенеза могут быть нарушены под воздействием различных внешних факторов, определяемых как тератогены.
Основные клеточные механизмы тератогенеза - изменения размножения (гипоплазия, аплазия органа), миграции (гетеротопии) и диффе-
ренцировки клеток (агенезии органов или систем). К основным механизмам тератогенеза на тканевом уровне относится гибель клеточных масс, замедление распада и рассасывания клеток, нарушение процессов склеивания клеток, что соответственно приводит к таким порокам, как атрезии естественных отверстий, свищи и дефекты в тканях.
Важную роль в определении причин развития ВПР сыграли патогенетические учения о критических и о тератогенных терминационных периодах.
Критические периоды в эмбриогенезе совпадают с периодами наиболее интенсивного формирования органов и характеризуются повышенной чувствительностью зародыша к повреждающему действию факторов внешней среды. Первый критический период у человека приходится на конец 1-й - начало 2-й недели беременности, когда повреждающий фактор чаще приводит к гибели зародыша. Второй критический период начинается с 3-й недели беременности, когда аналогичный фактор индуцирует порок развития.
Продолжение табл. 39
Эмбриональный период |
||
Органогенез | ||
Формирование головного и спинного мозга | ||
Закладка сердца, почек и конечностей | ||
Быстрое развитие мозга, глаз, сердца и | ||
конечностей | ||
Начало развития кишечника и легких Появление пальцев Развитие ушей, почек, печени и мышц | ||
Смыкание неба, формирование суставов | ||
Половая дифференцировка | ||
Развитие плода (фетальный период) |
||
Ощутимые движения век | ||
Открытие век | ||
Нарастание массы и длины тела | ||
Взаимосвязь сроков беременности и пороков развития плода отражена в табл. 40.
Таблица 40
Взаимосвязь сроков беременности с возникновением пороков развития плода
Генетические нарушения
Большинство аномалий у плода - результат неправильного развития оплодотворенного яйца. Такое развитие может начаться в любое время после зачатия. Показано, что чем раньше происходит самопроизвольный аборт, тем выше доля аномальных оплодотворенных яйцеклеток. Более 70% самопроизвольных абортов в I триместре обусловлены генетическими и хромосомными нарушениями. Фолиевая кислота защищает оплодотворенную яйцеклетку (содействует ее репарации), поэтому ее применение рекомендуется у всех беременных группы риска пороков развития.
Электромагнитное излучение и механическая энергия
Ионизирующие излучения
 Минимальная
интенсивность ионизирующего излучения, необходимая для оказания
эмбриотоксического действия или для замедления роста плода, по меньшей
мере в 10 раз больше, чем уровень фоновой радиации. Рентгеновское
облучение женщин репродуктивного возраста должно быть сведено к
минимуму. При дозах облучения > 50 рад возникают крупные пороки и
значительное замедление роста плода, однако даже при дозе в несколько
рад риск развития лейкоза у новорожденных намного возрастает. Очень
высок риск при использовании гамма-излучающих радиоизотопов, таких как I 125 и Тс 99 .
Минимальная
интенсивность ионизирующего излучения, необходимая для оказания
эмбриотоксического действия или для замедления роста плода, по меньшей
мере в 10 раз больше, чем уровень фоновой радиации. Рентгеновское
облучение женщин репродуктивного возраста должно быть сведено к
минимуму. При дозах облучения > 50 рад возникают крупные пороки и
значительное замедление роста плода, однако даже при дозе в несколько
рад риск развития лейкоза у новорожденных намного возрастает. Очень
высок риск при использовании гамма-излучающих радиоизотопов, таких как I 125 и Тс 99 .
Хроническое воздействие микроволновым облучением (т.е. радиолокационными волнами) связывают с увеличением частоты развития синдрома Дауна. Ультразвук с частотой 1-3 МГц и интенсивностью, превышающей 5 Вт/см 2 , приводил к увеличению показателя смертности эмбрионов и частоты пороков развития у экспериментальных животных. Интенсивность УЗ, используемого для диагностических целей, находится в диапазоне нескольких мВт/см 2 , поэтому особого вреда не наносит, однако сообщалось о снижении слуха у детей при частых УЗИ; у врачей, занимающихся ультразвуковой диагностикой, постепенно развивается вибрационная болезнь.
Гипер- и гипотермия
Гипер- и гипотермия приводят к увеличению частоты возникновения крупных пороков развития. Гипертермия наблюдается при лихорадочных состояниях с высокой температурой у матери при беременности и посещениях ею сауны в этот период.
Инфекции (вирусные и бактериальные)
Основной причиной возможных нарушений развития плода являются вирусные инфекции. Десятки различных вирусов могут вызывать увеличение показателя гибели плодов и частоты возникновения крупных пороков развития. Эмбриотоксические или фетолитические дефекты вызываются или непосредственно трансплацентарной инфекцией (заражение вирусом плода), или опосредованно - вследствие лихорадочного состояния матери. Наиболее патогенен вирус краснухи, особенно в первые 90 дней беременности, - он вызывает врожденные пороки сердца, глухоту и катаракту. Цитомегаловирусная инфекция (передается половым путем или со слюной) может привести к микроцефалии и СЗРП. Вирус Коксаки (энтеровирус) связан со значительным увеличением частоты возникновения расщелин губы и лица, стеноза привратника и других аномалий пищеварительного тракта и врожденных пороков сердца. Вирус герпеса II типа (урогенитальный) может приводить к микроцефалии и заболеванию после рождения вирусной (герпетической) пневмонией. Существует взаимосвязь между вирусом коровьей оспы и дефектами конечностей и ЦНС; вирусом эпидемического паротита и пороком сердца; вирусом гриппа и увеличением общей частоты пороков развития в популяции.
Бактериальные инфекции тоже могут сопровождаться лихорадочным состоянием и высокой температурой, а также инфицированием самого плода, особенно если сочетаются с недоношенностью и преждевременным разрывом плодных оболочек. Во время беременности нельзя применять вакцины, содержащие живые микроорганизмы, поскольку у беременных женщин ослаблен иммунитет. Не существует эффективных методов лечения цитомегаловирусной и герпесвирусной инфекции; вакцин против эпидемического паротита также следует избегать. При заболевании беременной гепатитом вводят человеческий противогепатитный иммуноглобулин; контакт с больным гепатитом не является показанием для вакцинации. При контакте беременной с больным оспой применяется противооспенный гамма-глобулин. В очагах полиомиелита можно проводить вакцинацию беременных женщин той же вакциной, которая применяется у детей. В целом рекомендуются только вакцины, содержащие убитые вирусы.
Онкогены
К онкогенам относятся вещества, способные реагировать с ДНК и видоизменять ее. Доказана трансплацентарная токсичность полициклических ароматических углеводородов, бенз-а-пирена, метилхолантрена, различных триацинов, нитрозомочевины и вторичных аминов. Действие этих факторов как эмбриотоксическое, так и тератогенное.
Неорганические тератогены
Повышение концентрации этих веществ в организме происходит при горнорудных работах, металлургических и металлообрабатывающих процессах. Основным неорганическим тератогеном является свинец, он вызывает расстройства функции ЦНС, приводит к развитию умственной отсталости, церебральных параличей, микроцефалии. Воздействие ртути вызывает расстройства двигательной активности и умственного развития у детей. Кадмий, мышьяк, хроматы снижают умственную активность. Наблюдались гистологические изменения и пятнистость эмали на молочных зубах детей, матери которых употребляли родниковую воду с концентрацией фтора в 20 раз выше нормы.
Другие вредные факторы окружающей среды
Недостаточность питания (группы риска - лица с низким социально-экономическим уровнем; рекомендуется назначение витаминов, фолиевой кислоты).
Недоброкачественные продукты (проросший картофель). Загрязненная питьевая вода.
Физические агенты, используемые в медицине, и др. Лекарственные препараты
А - отсутствие риска - 0,7% препаратов.
B («best» - лучшие) - нет доказательств риска - 19%.
C («caution» - осторожность) - риск не исключен - 66%.
D («dangerous» - опасные) - риск доказан - 7%.
Х - противопоказаны при беременности - 7%.
Оценивать потенциальную пользу и потенциальный вред.
Избегать применения лекарственных средств в I триместре.
Не назначать комбинаций лекарственных средств.
Использовать минимальную эффективную дозу на протяжении минимального времени.
Отдавать предпочтение местным лекарственным формам.
Консультировать беременную по поводу приема любых препаратов, включая анальгетики, витамины, БАДы, растительные препараты и другие средства, применяемые для самолечения.
Контролировать прием всех лекарственных средств беременной.
Контролировать в период лекарственной терапии состояние матери и плода.
Многие лекарственные препараты вызывают привыкание (синдром отмены у новорожденного).
Алкоголь и курение
Алкоголь при беременности в умеренных количествах (менее 30 мл этилового спирта в день) не оказывает вредного влияния на плод. При употреблении беременными этилового спирта в количестве 30-60 мл в день приблизительно у 10% детей происходит задержка внутриутробного роста и наблюдается небольшое число врожденных аномалий. При ежедневном употреблении женщиной >60 мл этилового спирта ее относят к категории алкоголичек, аномалии у плода выражаются главным образом в снижении массы тела при рождении и постнатальной задержке
физического и умственного развития. Причина формирования алкогольного синдрома у плода может быть связана с образованием ацетальдегида в процессе метаболизма, с дефицитом витаминов группы В, недостаточностью питания и общей предрасположенностью к инфекционным заболеваниям.
Курение во время беременности может сопровождаться увеличением частоты самопроизвольных абортов и дефектов нервной трубки. По мере увеличения срока беременности у курящих женщин происходит снижение перфузии плаценты, что приводит к гистологическим изменениям, старению плаценты, СЗРП. Возрастает частота отслойки плаценты, преждевременных родов, гестозов.
Анестезирующие средства
Местная анестезия не создает проблем для плода. При общем обезболивании вредное воздействие на плод может наблюдаться только в том случае, если допущено развитие гипоксии, приводящей к нарушению перфузии в плаценте.
Антимикробные средства
Пенициллины, цефалоспорины, макролиды неопасны для плода.
Аминогликозиды (гента-, мономицин) лучше исключить, они оказывают отонефротоксическое действие.
Стрептомицин назначают при туберкулезе у беременных в том случае, если риск его негативного влияния меньше, чем от основного заболевания.
Тетрациклины противопоказаны абсолютно - приводят к нарушению развития костей, зубов.
Сульфаниламиды не следует использовать, они нарушают связывание билирубина у новорожденного и приводят к развитию ядерной желтухи (необратимое изменение функции головного мозга).
Производные налидиксовой кислоты при беременности не следует назначать, они вызывают гидроцефалию.
Левомицетин, примененный перед родами, вызывает развитие «серого синдрома» плода, но в течение беременности менее опасен для плода.
Метронидазол (флагил, трихопол) - возможно его применение со II триместра, в I триместре препарат лучше не назначать.
Противогрибковые препараты не всасываются в пищеварительном тракте, поэтому безопасны.
Антитиреоидные препараты (мерказолил) в крови плода снижают концентрацию тиреоидных гормонов.
Тироксин не проникает через плацентарный барьер, рилизинг-факторы проникают и приводят к развитию зоба.
Антиэстрогены (кломифен, клостильбегит) могут способствовать многоплодной беременности.
Гипотензивные препараты все оказывают побочное действие. Лучший препарат - гидралазин (периферический вазодилататор).
Допегит при гипертонической болезни может приводить к гемолитической анемии, вызывать кишечную мекониальную непроходимость.
β -адреноблокаторы в больших дозах увеличивают тонус матки, способствуют внутриутробной задержке роста плода.
Ганглиоблокаторы вызывают паралитическую кишечную непроходимость у новорожденного.
Препараты раувольфии обусловливают заложенность носа, угнетение дыхательной функции.
Нитраты (нанипрусс, перлинганит) используют для управляемой нормотонии в родах. Препараты метаболизируются в цианиды, отравляющие новорожденного (при длительном применении).
Ингибиторы простагландинсинтетазы (салицилаты, нестероидные противовоспалительные средства) угнетают синтез простагландинов, способствуют снятию угрозы прерывания беременности. Большие дозы на ранних сроках нарушают свертывающую систему крови, вызывают расстройство дыхательной функции, закрытие боталлова протока, гибель плода в матке.
Транквилизаторы - убедительных данных об их вреде при применении в разумных дозах нет. Но назначать транквилизаторы следует только по строгим показаниям, ибо эти препараты вызывают привыкание (синдром отмены).



 Примечание:
+ - препарат выбора; (+) - можно назначать; (-) - лучше не назначать; - - противопоказан.
Примечание:
+ - препарат выбора; (+) - можно назначать; (-) - лучше не назначать; - - противопоказан.
Факторы риска развития ВПР
Непланируемая беременность.
Поздний материнский возраст.
Недостаточный пренатальный контроль.
Вирусные инфекции.
Прием лекарств с тератогенным воздействием.
Алкоголь.
Курение.
Наркотики.
Недостаточное питание.
Профессиональные вредности.
Бедное здравоохранение многих стран.
Показания к периконцепционной профилактике ВПР
Генетик (1-я встреча до наступления беременности) |
||
Анамнез, родословная, осмотр, цитогенетические и другие генетические исследования по показаниям, прогноз потомства, рекомендации по планированию беременности и профилактике ВПР у плода |
||
Гинеколог | Уролог/андролог | Другие специалисты |
Анамнез, гинекологический статус, исследование микробной флоры влагалища, гормональные и другие исследования, базальная температура, планирование беременности | Спермограмма, лечение острых и хронических заболеваний | Соматический статус, санация очагов хронических инфекций, обследование на ЗППП, хронические вирусные инфекции, токсоплазмоз и др., антитела к вирусу краснухи для решения вопроса о необходимости иммунизации |
Генетик (2-я и 3-я встреча в период I и II триместра беременности) |
||
Периконцепционное лечение женщин: мультивитамины с высоким содержанием фолиевой кислоты (0,8 мг) и диета в течение 2-3 мес до зачатия и 2-3 мес после наступления беременности Пренатальная диагностика ВПР и хромосомной патологии у плода: ультразвуковое обследование в рекомендуемые сроки, скрининг материнских сывороточных маркеров (АФП, ХГ, неконъюгированный эстриол), инвазивные методы диагностики (по показаниям) Анализ результатов пренатального обследования плода и оценка индивидуального генетического риска на ВПР в период настоящей беременности |
||
Генетик (4-я встреча) |
||
Медико-генетическое консультирование, осмотр новорожденного (по показаниям) |
||
Декалог заповедей для профилактики ВПР (генетик Эдуардо Кастильо, Бразилия)
Любая фертильная женщина может быть беременной.
Пытайся завершить комплектование своей семьи, пока ты молод.
Осуществляй пренатальный контроль в установленном порядке.
Сделай вакцинацию против краснухи до беременности.
Избегай медикаментов, за исключением строго необходимых.
Избегай алкогольных напитков.
Избегай курения и мест курения.
Ешь хорошо и разнообразно, предпочитая фрукты и овощи.
Спроси совета относительно риска для беременности на своей работе.
Если сомневаешься, проконсультируйся у своего врача или у врача специализированной службы.